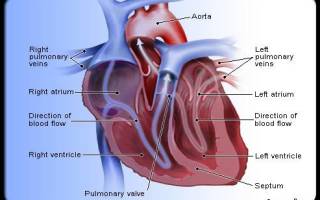
Ревматические пороки сердца терапия
РЕВМАТИЗМ и приобретенные пороки сердца
Ревматизм – системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и частым вовлечением в процесс суставов, серозных оболочек, кожи, ЦНС. Заболевание чаще возникает в детском или юношеском возрасте, имеет хроническое рецидивирующее течение и является основной причиной приобретенных пороков сердца. лечение в Израиле
Классификация ревматизма отражает:
1) фазу течения процесса – активную или неактивную;
2) характер поражения сердца – ревмокардит (первичный или возвратный), с пороком сердца или без него, миокардиосклероз;
3) поражение других органов – ревматический полиартрит, серозиты, хорея, васкулиты, нефрит, поражение кожи и др.;
4) характер течения – острое, подострое, затяжное, рецидивирующее, латентное;
5) наличие или отсутствие недостаточности кровообращения. лечение в Израиле
Этиология ревматизма сердца.
Причины развития ревматизма
Патогенез ревматизма сложен. Он связан с генетически обусловленным изменением иммунитета. Если у большинства лиц, подвергшихся воздействию стрептококковой инфекции, возникает устойчивый иммунитет, то у 2–3% людей в связи со слабостью защитных механизмов такого иммунитета не создается, а происходит сенсибилизация организма антигенами стрептококка.
При повторном внедрении в организм возбудителей инфекции возникает сложный иммунный ответ на различные антигены и ферменты стрептококка. Большое значение имеют аутоиммунные процессы: поврежденная соединительная ткань приобретает антигенные свойства, образуются аутоантигены, вызывающие образование аутоантител.
Возникающие при реакции антиген–антитело иммунные комплексы повреждают микроциркуляторное русло и способствуют дальнейшему повреждению соединительной ткани. Повторная инфекция, охлаждение, стрессовые воздействия вызывают новое образование аутоантигенов и аутоантител, закрепляя таким образом патологическую реакцию нарушенного иммунитета и создавая основу для рецидивирующего прогрессирующего течения заболевания.
Клиническая картина крайне многообразна и зависит от степени активности воспалительного процесса, характера течения и преимущественной локализации воспалительных изменений в соединительной ткани различных органов. Наиболее типичным считается поражение сердца (ревмокардит), суставов (полиартрит) и ЦНС (хорея).
Как правило, заболевание развивается через 1–2 нед. после перенесенной стрептококковой инфекции (ангина, скарлатина, фарингит). В большинстве случаев у больных появляются субфебрильная температура, слабость, потливость. лечение в Израиле
Позднее (через 1–3 нед.) к этим симптомам присоединяются новые, указывающие на поражение сердца. Больные жалуются на сердцебиение и ощущение перебоев в работе сердца, чувство тяжести или боли в области сердца, одышку. Нередко это сочетается с жалобами на боли в суставах, преимущественно крупных, но поражение сердца может быть единственным клиническим проявлением ревматизма.
Ревматический миокардит
Эндокардит
Ревматический полиартрит
Ревматический полиартрит обычно протекает доброкачественно; через несколько дней острые воспалительные явления стихают, хотя нерезкие боли в суставах могут оставаться длительное время. Деформации суставов после ревматического полиартрита никогда не развиваются. Стихание воспалительных явлений со стороны суставов не означает выздоровления больного, поскольку одновременно имеет место поражение сердечно-сосудистой системы. Кроме того, при ревматизме могут поражаться серозные оболочки, кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают на себя внимание бледность кожных покровов, даже при высокой температуре, и повышенная потливость. У некоторых больных на кожи груди, живота, шеи, лица появляется кольцевидная эритема – высыпания в виде возвышающихся над кожей и безболезненных бледно-розовых колец. В отдельных случаях в подкожной клетчатке можно прощупать ревматические подкожные узелки – плотные безболезненные образования величиной от просяного зерна до фасоли, чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области. Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Чаще встречаются сухие и экссудативные плевриты. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, который чаще встречается у детей. В ряде случаев поражается печень (ревматический гепатит). лечение в Израиле
Довольно часто выявляются изменения почек: в моче обнаруживаются белок, эритроциты и др., что объясняется поражением сосудов почек, реже – развитием нефрита. Часто страдает нервная система. Это обусловлено либо ревматическим васкулитом с поражением мелких мозговых сосудов, либо воспалительным поражением головного и спинного мозга. У детей встречается энцефалит с преимущественной локализацией в подкорковых узлах – малая хорея. Она проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица), эмоциональной лабильностью.
лечение в Израиле
В анализах крови для острой фазы ревматизма характерны умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ, в тяжелых случаях до 50–70 мм/ч. Характерна диспротеинемия: нарастание α2-глобулиновой и γ-глобулиновой фракций; повышается содержание фибриногена; появляется С-реактивный белок. Из иммунологических показателей имеет значение повышение титров противо- стрептококковых антител: антистрептолизина-О, гиалуронидазы, антистрептокиназы. На ЭКГ могут выявляться нарушения ритма и проводимости: удлинение интервала P–Q, экстрасистолия; изменения зубца Т. лечение в Израиле
Течение ревматизма.
1) максимально активный (острый), непрерывно рецидивирующий;
2) умеренно активный или подострый;
3) ревматизм с минимальной активностью, вяло текущий или латентный.
В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе.
Диагностика ревматизма
1) большие критерии – кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки;
2) малые критерии – ревматизм в анамнезе, артралгии, лихорадка, острофазовые показатели воспаления в крови, удлинение интервала P–Q на ЭКГ.
Сочетание двух больших критериев или одного большого и двух малых при указании на перенесенную стрептококковую инфекцию делают диагноз весьма вероятным. лечение в Израиле
Дифференциальный диагноз первичного ревматизма проводят в первую очередь с инфекционно-аллергическим миокардитом (ИАМ) и нейроциркуляторной дистонией (НЦД). В отличие от ревматизма ИАМ возникает в разгар инфекции без латентного периода, не сопровождается суставным синдромом, симптомами васкулита, лабораторными признаками высокой активности процесса. Для больных с НЦД характерно многообразие кардиальных жалоб, субфебрилитет при отсутствии признаков поражения миокарда (изменение тонов сердца, появление шумов) и изменений в анализах крови, свойственных ревмокардиту.
В ряде случаев первичный ревматизм дифференцируют с системной красной волчанкой, инфекционным эндокардитом и др. В качестве иммуносупрессивной терапии у больных с высокой активностью процесса, протекающего с признаками серозита, васкулитов, назначают кортикостероиды: преднизолон по 20–30 мг в сутки в течение 10–14 дней с постепенным снижением дозы на 2,5 мг каждые 3–4 дня до 10 мг, после чего дозу снижают еженедельно. При меньшей активности процесса, а также после лечения кортикостероидами назначают аминохинолиновые производные в течение от 6–8 мес. до 1–2 лет.
РЕВМАТИЗМ и приобретенные пороки сердца
Ревматизм – системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и частым вовлечением в процесс суставов, серозных оболочек, кожи, ЦНС. Заболевание чаще возникает в детском или юношеском возрасте, имеет хроническое рецидивирующее течение и является основной причиной приобретенных пороков сердца. лечение в Израиле
Классификация ревматизма отражает:
1) фазу течения процесса – активную или неактивную;
2) характер поражения сердца – ревмокардит (первичный или возвратный), с пороком сердца или без него, миокардиосклероз;
3) поражение других органов – ревматический полиартрит, серозиты, хорея, васкулиты, нефрит, поражение кожи и др.;
4) характер течения – острое, подострое, затяжное, рецидивирующее, латентное;
5) наличие или отсутствие недостаточности кровообращения. лечение в Израиле
Этиология ревматизма сердца.
Причины развития ревматизма
Патогенез ревматизма сложен. Он связан с генетически обусловленным изменением иммунитета. Если у большинства лиц, подвергшихся воздействию стрептококковой инфекции, возникает устойчивый иммунитет, то у 2–3% людей в связи со слабостью защитных механизмов такого иммунитета не создается, а происходит сенсибилизация организма антигенами стрептококка.
При повторном внедрении в организм возбудителей инфекции возникает сложный иммунный ответ на различные антигены и ферменты стрептококка. Большое значение имеют аутоиммунные процессы: поврежденная соединительная ткань приобретает антигенные свойства, образуются аутоантигены, вызывающие образование аутоантител.
Возникающие при реакции антиген–антитело иммунные комплексы повреждают микроциркуляторное русло и способствуют дальнейшему повреждению соединительной ткани. Повторная инфекция, охлаждение, стрессовые воздействия вызывают новое образование аутоантигенов и аутоантител, закрепляя таким образом патологическую реакцию нарушенного иммунитета и создавая основу для рецидивирующего прогрессирующего течения заболевания.
Клиническая картина крайне многообразна и зависит от степени активности воспалительного процесса, характера течения и преимущественной локализации воспалительных изменений в соединительной ткани различных органов. Наиболее типичным считается поражение сердца (ревмокардит), суставов (полиартрит) и ЦНС (хорея).
Как правило, заболевание развивается через 1–2 нед. после перенесенной стрептококковой инфекции (ангина, скарлатина, фарингит). В большинстве случаев у больных появляются субфебрильная температура, слабость, потливость. лечение в Израиле
Позднее (через 1–3 нед.) к этим симптомам присоединяются новые, указывающие на поражение сердца. Больные жалуются на сердцебиение и ощущение перебоев в работе сердца, чувство тяжести или боли в области сердца, одышку. Нередко это сочетается с жалобами на боли в суставах, преимущественно крупных, но поражение сердца может быть единственным клиническим проявлением ревматизма.
Ревматический миокардит
Эндокардит
Ревматический полиартрит
Ревматический полиартрит обычно протекает доброкачественно; через несколько дней острые воспалительные явления стихают, хотя нерезкие боли в суставах могут оставаться длительное время. Деформации суставов после ревматического полиартрита никогда не развиваются. Стихание воспалительных явлений со стороны суставов не означает выздоровления больного, поскольку одновременно имеет место поражение сердечно-сосудистой системы. Кроме того, при ревматизме могут поражаться серозные оболочки, кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают на себя внимание бледность кожных покровов, даже при высокой температуре, и повышенная потливость. У некоторых больных на кожи груди, живота, шеи, лица появляется кольцевидная эритема – высыпания в виде возвышающихся над кожей и безболезненных бледно-розовых колец. В отдельных случаях в подкожной клетчатке можно прощупать ревматические подкожные узелки – плотные безболезненные образования величиной от просяного зерна до фасоли, чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области. Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Чаще встречаются сухие и экссудативные плевриты. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, который чаще встречается у детей. В ряде случаев поражается печень (ревматический гепатит). лечение в Израиле
Довольно часто выявляются изменения почек: в моче обнаруживаются белок, эритроциты и др., что объясняется поражением сосудов почек, реже – развитием нефрита. Часто страдает нервная система. Это обусловлено либо ревматическим васкулитом с поражением мелких мозговых сосудов, либо воспалительным поражением головного и спинного мозга. У детей встречается энцефалит с преимущественной локализацией в подкорковых узлах – малая хорея. Она проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица), эмоциональной лабильностью.
лечение в Израиле
В анализах крови для острой фазы ревматизма характерны умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ, в тяжелых случаях до 50–70 мм/ч. Характерна диспротеинемия: нарастание α2-глобулиновой и γ-глобулиновой фракций; повышается содержание фибриногена; появляется С-реактивный белок. Из иммунологических показателей имеет значение повышение титров противо- стрептококковых антител: антистрептолизина-О, гиалуронидазы, антистрептокиназы. На ЭКГ могут выявляться нарушения ритма и проводимости: удлинение интервала P–Q, экстрасистолия; изменения зубца Т. лечение в Израиле
Течение ревматизма.
1) максимально активный (острый), непрерывно рецидивирующий;
2) умеренно активный или подострый;
3) ревматизм с минимальной активностью, вяло текущий или латентный.
В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе.
Диагностика ревматизма
1) большие критерии – кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки;
2) малые критерии – ревматизм в анамнезе, артралгии, лихорадка, острофазовые показатели воспаления в крови, удлинение интервала P–Q на ЭКГ.
Сочетание двух больших критериев или одного большого и двух малых при указании на перенесенную стрептококковую инфекцию делают диагноз весьма вероятным. лечение в Израиле
Дифференциальный диагноз первичного ревматизма проводят в первую очередь с инфекционно-аллергическим миокардитом (ИАМ) и нейроциркуляторной дистонией (НЦД). В отличие от ревматизма ИАМ возникает в разгар инфекции без латентного периода, не сопровождается суставным синдромом, симптомами васкулита, лабораторными признаками высокой активности процесса. Для больных с НЦД характерно многообразие кардиальных жалоб, субфебрилитет при отсутствии признаков поражения миокарда (изменение тонов сердца, появление шумов) и изменений в анализах крови, свойственных ревмокардиту.
В ряде случаев первичный ревматизм дифференцируют с системной красной волчанкой, инфекционным эндокардитом и др. В качестве иммуносупрессивной терапии у больных с высокой активностью процесса, протекающего с признаками серозита, васкулитов, назначают кортикостероиды: преднизолон по 20–30 мг в сутки в течение 10–14 дней с постепенным снижением дозы на 2,5 мг каждые 3–4 дня до 10 мг, после чего дозу снижают еженедельно. При меньшей активности процесса, а также после лечения кортикостероидами назначают аминохинолиновые производные в течение от 6–8 мес. до 1–2 лет.