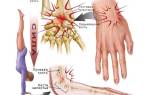
Вывих стопы – виды вывихов стопы
Вывих стопы
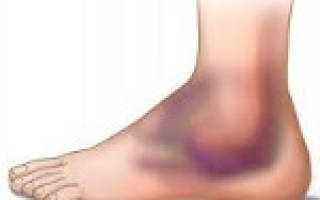
Вывих стопы – это патологическое состояние, при котором суставные поверхности костей стопы смещаются относительно друг друга в результате травмы. Сопровождается болью, отечностью и деформацией пораженной зоны, невозможностью опоры на ногу. Диагноз выставляют на основании анамнеза, жалоб, данных физикального обследования и результатов рентгенографии. Лечение включает вправление вывиха и наложение гипсовой лонгеты. После завершения иммобилизации назначают физиопроцедуры, массаж стопы и ЛФК. В отдельных случаях требуются операции.
МКБ-10
Общие сведения
Вывихи стопы составляют около 2% от общего числа вывихов, практически во всех случаях сопровождаются повреждением связок и нередко – переломами костей стопы.
Патанатомия
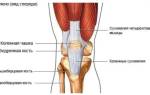
Человеческая стопа состоит из 26 костей, образующих три отдела: предплюсна, плюсна и фаланги пальцев. В состав предплюсны входит 7 костей: таранная, пяточная, ладьевидная, кубовидная и три клиновидных (латеральная, промежуточная и медиальная).
В голеностопном суставе кости голени сочленяются с таранной костью, причем нижние концы костей голени (лодыжки) охватывают таранную кость с боков, образуя своеобразную вилку. Голеностопный сустав укреплен суставной капсулой и развитым связочным аппаратом. Дистально (дальше от центра) предплюсна соединяется с пятью трубчатыми костями плюсны. Предплюсно-плюсневые суставы малоподвижны. Плюсневые кости соединяются с фалангами пальцев.
Классификация
В травматологии и ортопедии выделяют следующие виды вывихов стопы:
- вывихи стопы в голеностопном суставе;
- вывихи таранной кости;
- подтаранные вывихи стопы;
- вывихи костей предплюсны (вывихи стопы в суставе Шоппара);
- вывихи костей плюсны (вывихи стопы в суставе Лисфранка);
- вывихи пальцев.
Виды вывиха стопы
Вывих в голеностопном суставе
Полный вывих стопы – достаточно редкая травма. Такие вывихи голеностопного сустава всегда сопровождаются серьезными повреждениями его связочного аппарата и переломами лодыжек. Реже вывих стопы сочетается с другими внутрисуставными переломами.
Стопа может вывихиваться наружу, внутрь, назад, вперед или вверх. Наружный вывих стопы возникает при подворачивании стопы наружу и вбок, сопровождается переломом наружной лодыжки. Если пациент подворачивает стопу кнутри, возможен внутренний вывих стопы, сочетающийся с переломом внутренней лодыжки.
Причиной заднего вывиха стопы обычно становится резкое насильственное сгибание стопы в сторону подошвы или сильный удар по голени спереди. Передний вывих стопы может возникнуть при сильном ударе сзади по голени или при резком насильственном сгибании стопы в тыльную сторону. Вывих стопы кверху встречается крайне редко, обычно появляется в результате падения с высоты.
Пациента с вывихом стопы беспокоит резкая боль в голеностопном суставе. При внешнем осмотре выявляется выраженный отек, синюшность, кровоподтеки и деформация в области голеностопного сустава. Движения в суставе и опора на ногу невозможна.
Для уточнения диагноза и выявления сопутствующих повреждений костных структур выполняют рентгенографию в двух проекциях. Вывихи стопы, сопровождающиеся повреждением костного и связочного аппарата, относятся к числу тяжелых повреждений. Нормальная функция сустава возможна только при максимально точном восстановлении нормального взаиморасположения отломков.
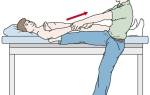
Успех вправления при вывихе стопы определяется целым рядом условий: тщательным изучением особенностей вывиха и смещения отломков, адекватным обезболиванием, правильностью и последовательностью действий врача-травматолога при вправлении стопы. Выправление свежих вывихов стопы общим наркозом, местным обезболиванием или проводниковой анестезией. При необходимости используются мышечные релаксанты.
По окончании вправления сустав фиксируют гипсовой лонгетой и делают контрольную рентгенограмму. Повреждения голеностопного сустава сопровождаются выраженным отеком мягких тканей, поэтому сплошная (циркулярная) повязка сразу после вправления не накладывается. Гипс укрепляют после спадания отека (обычно – на пятые сутки после вправления).
Срок иммобилизации определяется тяжестью сопутствующих повреждений и составляет от 8 до 12 недель. После снятия повязки обязательно назначают лечебную гимнастику и физиопроцедуры: теплолечение, диадинамотерапию, лечебные ножные ванны и др.
Наступать на поврежденную ногу после вправления вывиха стопы нельзя ни в коем случае – даже самая жесткая гипсовая повязка не в состоянии удержать поврежденные кости стопы на своем месте при нагрузке, равной весу человеческого тела. Последствием ранней нагрузки может быть повторное смещение, а в отдаленном периоде – резкое ограничение подвижности в суставе, постоянные боли и развитие посттравматического артроза.
Подтаранный вывих
Встречается крайне редко. Появляется в результате резкого подворачивания стопы. Сопровождается разрывом связок, резкой болью, отеком, деформацией стопы. Для уточнения диагноза и исключения сопутствующих переломов выполняют рентгенографию.
Выправление подтаранного вывиха стопы выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 5-6 недель. В последующем пациенту назначают физиопроцедуры, лечебную физкультуру и рекомендуют в течение года после травмы носить ортопедическую обувь.
Вывих костей предплюсны
Встречается крайне редко. Возникает в результате резкого поворота стопы. Сопровождается болью, отеком, деформацией стопы. Возможно нарушение кровообращения в дистальных отделах стопы.
Вправление выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 8 недель. В последующем назначают физиопроцедуры, лечебную физкультуру, рекомендуют в течение года после травмы носить супинаторы или ортопедическую обувь.
Вывих костей плюсны
Встречается редко. Может быть полным (смещение всех костей плюсны) или неполным (смещение отдельных костей плюсны). Сопровождается резкой болью, отеком, укорочением и расширением стопы.
Вправление выполняют под местной или общей анестезией. Затем накладывают гипсовую лонгету сроком до 8 недель. В последующем показана лечебная гимнастика, физиотерапия, ношение супинатора или ортопедической обуви в течение года.
Вывихи фаланг пальцев
Встречаются нечасто. Обычно возникают в результате прямого удара по области плюсны или пальцев. Сопровождаются болью, отеком, деформацией. Палец вправляют под местной анестезией. Затем накладывают гипсовую лонгету на 2 недели. В последующем назначают физиопроцедуры и лечебную физкультуру.
Классификация вывихов ног
Напомним для начала, из чего состоит сустав. Основные составляющие – кости, связки, мышцы, поверхности суставов, между которыми расположены манжетки, синовиальные сумки.
Вывих – это смещение поверхностей сустава за его пределы, и как последствие нарушается целостность синовиальной сумки. Если смещение происходит частично, то определяют подвывих. Вывих и подвывих – это один из видов травмы, причем подобные травмы бывают довольно редко по сравнению с переломами, ушибами или растяжениями. Чаще всего такие травмы бывают в верхних конечностях (плечевом, локтевом и суставах кисти). В основном, причинами подобных повреждений являются физические насильнические действия. Чтобы разорвать суставную сумку и связки, разъединить поверхности суставов, необходимо значительное физическое воздействие.
Какие бывают вывихи?
С точки зрения медицины, существует некоторая классификация вывихов, они бывают травматические, привычные и патологические. Рассмотрим виды подробнее:
- Травматический возникает при травме и бывает открытым и закрытым. Открытый – это, когда имеется открытая рана. Человек, получивший подобную травму, испытывает сильные боли, движения сделать весьма затруднительно, практически невозможно, форма сустава нарушена. Вместе с этим могут повреждаться околосуставные нервы и сосуды, пережимаются вены или артерии, конечности становятся малочувствительными. Если пережимается артерия, то конечность приобретает бледный оттенок, а если пережата вена, то синюшный цвет. Вывих сустава следует как можно быстрее вправить, иначе может развиться застарелый вывих, который очень трудно вылечивается. Если имеется открытая рана (открытый тип), то осложнения могут быть намного серьезнее, вплоть до гнойного артрита.
- Привычный. Обычно возникает, если повязка или шина неправильно наложена или слишком рано снята с травмированной конечности, до того, как срослись порванные связки. Как последствие, могут постоянно происходить такие же вывихи в том же месте, даже при малых травмах.
- Патологический вывих характерен при туберкулезе костей и остеомиелите. В этом случае, под влиянием патологического процесса, разрушается сустав и кости смещаются. Подобные патологии наблюдаются чаще у детей, хотя кость продолжает расти дальше, но в суставе наблюдается некоторая «разболтанность» — излишняя подвижность.
- Врожденный. Чаще всего встречается в тазобедренном суставе и является наследственным заболеванием. При рождении у младенцев можно определить первые симптомы – асимметричное расположение складочек под ягодицами. Следующий ранний симптом – синдром соскальзывания, т.е. если отвести ножку в сторону или согнуть в бедре, слышен небольшой щелчок, свидетельствующий о том, что сустав сам вправился. Нога полностью не способно отвестись в сторону, а иногда заметно укорочение одной из конечностей. Более точно диагностировать данный тип вывиха ноги делают рентгенографию. Немного подросший ребенок уже сам в состоянии сказать, что у него болит ножка, или это будет заметно, так как малыш не сможет толком ходить.
Так как случаи вывихов ног значительно реже встречаются, остановимся на них и рассмотрим, какие суставы более ног более подвержены вывихиванию.
Виды вывихов на ногах
- Вывих бедра. Его мы выше немного рассмотрели. Основная причина – это врожденная патология. Остальные причины, как правило, это скоростное повреждение при ДТП, так как бедренная кость достаточно прочная и просто так при падении или ушибе ее вывихнуть невозможно. Бедренные травмы различают по видам:
- задний;
- подвздошный или задневерхний;
- седалищный (задненижний);
- передний;
- надлонный (передневерхний);
- запирательный (передненижний).
- Вывих колена или надколенника не такое уж частое явление. Вероятность увеличивается, если наружный мыщелок бедра, соотношение между связками надколенника и осью 4-хглавой мышцы нарушено. Анатомические особенности колена, как правило, остаются незамеченными до тех пор, пока не случается травма. Причиной травмы могут стать падения на колено, удар сбоку по колену, если нога разогнута. Удар по согнутому колену не приведет к боковому вывиху, так как надколенник плотно прижимается к межмыщелковой поверхности сустава. Травму колена классифицируют по направлениям смещения:
- боковой;
- наружный и внутренний боковой;
- торсионные – очень редкие;
- вертикальные и горизонтальные.
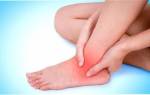
- Травма голеностопного сустава. Это наиболее часто встречающийся вид вывихов. Наша стопа – это сложный механизм, состоящий из 26 костей, которые образуют отделы – предплюсна, плюсна, фаланги пальцев. Травматология классифицирует травмы стопы по следующим видам:
- в голеностопном;
- таранной кости;
- подтаранные;
- в костях предплюсны;
- в костях плюсны;
- в фалангах пальцев.
Полностью всю стопу вывихнуть практически невозможно – это крайне редкое явление. Суставы стопы могут вывихнуться наружу, назад, вперед и вверх. Наружу вывихивается стопа в области щиколотки при смещении сустава наружу и вбок. Обычно, такие травмы происходят, когда высокий каблук обуви попадает в ямку или неровность и стопа насильно подворачивается. Иногда такая травма сопровождается переломом лодыжки. Если подворачивание происходит внутрь, есть вероятность внутренней травмы в сочетании с переломом внутренней лодыжки.
Как лечить вывихи
Этот вид травм успешно лечится, если вовремя оказать помощь. При вывихе, прежде всего, необходимо обратиться в травматологию, где больному наложат гипсовую повязку минимум на три недели. Для лечения вывиха необходимо будет пройти курс физиотерапии. Врожденные вывихи, обычно лечатся хирургическим путем.
Вывих стопы
Что такое вывих стопы?
На вывих стопы выпадает около 2% всех случаев травматических вывихов, но данный вид травмы включает в себя множество разновидностей. К примеру, вывихом стопы считают вывих голеностопного сустава, вывих таранной кости, подтаранный вывих, вывихи плюсневых и подплюсневых костей, а также вывихи пальцев. Каждая из этих разновидностей вывихов имеет свои особенности, клинические проявления и методы лечения.
В силу анатомических особенностей строения стопы, вывихи в ней случаются гораздо реже переломов. Обычно для этого необходима довольно большая внешняя сила, и причиной становятся падения с высоты и дорожно-транспортные происшествия.
Вправлять стопу самостоятельно нельзя. Первая помощь заключается в фиксации стопы (она должна быть неподвижной) и доставлении пострадавшего в больницу. Также для устранения болевого синдрома можно дать человеку обезболивающее средство. В больнице пациенту сделают рентген и установят точный диагноз.
Вывих стопы в голеностопном суставе
Вывих стопы в голеностопном суставе – довольно редкое явление. При такой травме связки голеностопного сустава разрываются, как и капсула сустава, а лодыжка ломается. Другие суставы при вывихе ломаются значительно реже. Вывих голеностопного сустава может быть нижним, верхним, передним, задним, внутренним и наружным.
При наружном вывихе стопы ломается наружная лодыжка, а стопа подвертывается вбок и наружу. Если стопа подвернута внутрь, ломается внутренняя лодыжка. Причиной заднего вывиха стопы становится сильный удар по голени или резкое и сильное сгибание подошвы. Если ударить по голени сзади или согнуть стопу в тыльную сторону, происходит передний вывих. Падение с высоты чревато верхним вывихом стопы.
Симптомами вывиха стопы в голеностопном суставе становятся боль и невозможность стать на ногу. При этом сама стопа деформируется.
После вправления голеностопного сустава на ногу накладывают гипс от кончиков пальцев и до трети бедра. Человек должен носить гипс три недели, после чего его снимают и начинают разрабатывать суставы. Но иммобилизация может длиться и до восьми недель.
Подтаранный вывих стопы
Подтаранный вывих стопы затрагивает таранно-пяточный и таранно-ладьевидный суставы. Он происходит, если стопу резко подвернуть в каком-либо направлении. При этом происходит смещение таранной кости с нормальной позиции, а в противоположном конце стопы разрываются связки. Симптомами становятся резкая боль в стопе и изменение её формы.
После обезболивания и вправления сустава пострадавшему накладывают гипсовую повязку, которую он обязан носить до шести недель. При этом очень важно правильно сформировать свод стопы. Когда гипс снимут, для восстановления полноценного функционирования стопы пациенту рекомендуют занятия лечебной физкультурой и ношение специальной ортопедической обуви.
Вывих стопы в предплюсневом отделе
Вывих стопы в предплюсневом отделе возможен, если стопу резко повернуть в сторону. Он характеризуется сильной болью в стопе, усиливающейся при малейшем движении. Помимо этого, наблюдается быстро прогрессирующая отечность стопы. Это происходит из-за нарушения кровообращения ниже места вывиха. Пострадавшему нужно как можно быстрее дать обезболивающее средство и доставить в больницу, где вывих вправят и наложат гипсовую повязку, носить которую полагается до восьми недель. После снятия гипса и проведения комплекса реабилитационных процедур человеку рекомендуется носить ортопедическую обувь или специальные супинаторы.
Вывих плюсневых костей стопы
Вывих плюсневых костей стопы – достаточно редкое явление. Он может быть как полным, так и неполным. Полный вывих характеризуется смещением всех плюсневых костей, а при неполном вывихе лишь отдельные кости меняют свое нормальное положение. Помимо боли и деформации стопы, отмечается её укорочение и расширение в переднем отделе. Вывих вправляют под анестезией и накладывают гипсовую повязку до колена, моделируя свод стопы. Гипс носят восемь недель, после чего назначаются ряд физиотерапевтических процедур и занятия лечебной физкультурой. Специальные супинаторы рекомендуется носить около года. В редких случаях для лечения вывиха плюсневых костей стопы необходима хирургическая операция.
Вывих пальцев
Прямой удар по пальцам ноги или плюсне может вызвать вывихи пальцев. Вывих происходит между фалангами и костями плюсны, вызывая боль в области пальца и его деформацию. Палец отекает и выглядит укороченным. Данные вывихи вправляют под местной анестезией, после чего фиксируют с помощью гипсовой лонгеты или спицы. Гипс снимают через две недели.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.