Повышен лпвп в крови что это значит — Сахарный диабет
Холестерин ЛПВП (хороший) повышен: что это значит?
У взрослого человека, повышенные ЛПВП (липопротеиды высокой плотности) не являются опасным для организма. Но изменение этого показателя может свидетельствовать о наличии других патологических процессов, которые требуют медицинского внимания. Сегодня мы рассмотрим состояния, при которых липопротеиды высокой плотности повышены – что это значит, как снизить их значения и в каких случаях в этом нет необходимости.
Липопротеиды высокой плотности – что это и какие нормы показателя
Холестерин, который свободно циркулирует в периферическом кровотоке, условно подразделяется на две фракции – «хороший» (ЛПВП) холестерин и «плохой» – ЛПНП. Такое разделение связано с особенностью функций и свойств каждого вида.
ЛПНП (холестерин низкой плотности) играет определяющую роль в формировании атероматозных поражений сосудов. Молекулам этой фракции свойственно слипаться и образовывать конгломераты между волокнами эндотелия. Так начинается процесс склерозирования сосудистой стенки, иными словами – развивается атеросклероз. Это грозное заболевание, годами подтачивающее здоровье сердечно-сосудистой системы и вызывающее инфаркты, инсульты, ишемические атаки, аневризмы.
ЛПВП – это «хороший» холестерин в крови. Таким названием он обязан свойствам. Белковые молекулы, входящие в состав ЛПВП, направлены на удаление избыточного холестерина из тканей органов и сосудистых стенок. Как правило, нормальные значения ЛПВП относительно невысоки – их концентрация в крови должна входить в диапазон от 0,7 до 1,94 ммоль/л, как у мужчин, так и у женщин.
Подробнее, нормы полезного холестерина указаны по возрасту в таблице ниже.
Уровень ЛПВП выше нормы – что это значит. Считается, если в липидограмме диагностированы повышенные ЛПВП, то риски со стороны кровеносной системы заметно снижаются. Однако верхняя граница нормы установлена не просто так. Хоть повышение ЛПВП само по себе не несет никакой опасности, оно может косвенно указывать на ряд неблагоприятных процессов в организме.
Повышение хорошего холестерина встречается редко. Исключением является период беременности, когда все параметры биохимического анализа крови могут быть выше референсных и считаются физиологической повышенной нормой. Плацента имеет холестериновую структуру, поэтому для ее формирования необходимо больше белков-переносчиков с липидами. Кроме того, повышенная продукция гормонов, субстратом которых также являются жиры, приводит к увеличению их потребности.
В большинстве клинических ситуациях, если холестерол ЛПВП повышен, это значит что риск появления атеросклероза или других сосудистых заболеваний очень низкий. Параллельно с этим, повышенные липопротеиды могут иметь и следующие негативные причины:
- Алкогольная интоксикация. Из-за прямого токсического воздействия на печень, нарушаются ее детоксикационные функции. Повышенные ЛПВП является одним из маркеров этого процесса.
- Биллиарный цирроз печени.
- Печеночные патологии – жировой гепатоз, при котором равномерно завышенные процессы синтез липопротеидов всех фракций.
- Генетически детерминированная гиперхолестеринемия. При этом заболевании, повышенный биосинтез и других фракций липидов, поэтому для установки диагноза, необходимо обратить внимание не только на ЛПВП, но и на все остальные повышенные показатели липидного профиля.
- Дисфункция щитовидной железы – гипотиреоз.
- Неправильное питание – поступление излишнего количества продуктов которые содержат животные жиры.
- Гиподинамия и неправильный, малоактивный образ жизни. Холестериновые молекулы – это маленькие энергетические станции в крови. Они транспортируются в мышцы и другие энергозатратные органы. Когда человек ведет сидячий малоподвижный стиль жизни, холестерин не востребован в тех объемах, в которых он присутствует в кровотоке. Из-за ненадобности, этот избыток может трансформироваться в низкоплотную фракцию и начать оседать на эндотелии сосудов.
- Табакокурение.
Согласно медицинской статистике, повышение ЛПВП чаще всего говорит о неправильном питании и поступлении в организм избыточного количество жиров с пищей. Зачастую в продуктах содержатся субстраты для холестерина как низкой, так и высокой плотности. Поэтому при такой этиологии, вслед за ЛПВП может быть затронуты «вредный» холестерин и триглицериды в крови.
Что делать и нужно ли снижать
На основании значений только повышенных ЛПВП невозможно установить диагноз или назначить какие-либо рекомендации. Необходимо видеть все повышенные показатели липидограммы – концентрацию в анализе крови общего холестерина, его плохой и хорошей фракции, триглицеридов, коэффициент атерогенности. В зависимости от остальной клинической картины, врач может сделать те или иные предписания.
Самыми частыми причинами, при которых повышен холестерин (ЛПВП) является несбалансированное питание, гиподинамия и негативные привычки. Для того чтобы нормализовать липидный профиль, сперва нужно воздействовать на эту этиологическую триаду.
Рекомендуется составить ежедневный рацион питания. Из его состава исключаются жирные сорта мяса, сало, острые, жареные, копченые блюда, фаст-фуд и жирные молокопродукты. Предпочтение отдается растительным продуктам, которые не только нормализуют значения ЛПВП и ЛПНП, но и окажут целый ряд благоприятных эффектов на макроорганизм.
Селективно повышенные в липидограмме ЛПВП до умеренных значений не являются показанием для назначения медикаментозного лечения и корректируются диетотерапией. Если же отклонения от нормы более серьезные и затронуты несколько липидных показателей, то после консультации, доктором могут быть назначены препараты из группы статинов – Розарт, Розувастатин, Аторвастатин и другие.
Контроль липидного профиля – очень важный компонент здоровой жизни, особенно для людей старшего возраста. Многие сосудистые и сердечные патологии имеют латентный бессимптомный период, который можно выявить только по данным лабораторных анализов. При наличии даже незначительно повышенных показателей в них, нужно сразу обратиться к профильному специалисту, чтобы вовремя начать лечение и избежать возможных тяжелых последствий.
Диабетическая дислипидемия
Дислипидемия у больного диабетом может быть результатом:
– некомпенсированного обмена веществ;
– побочным эффектом некоторых препаратов, включая высокие дозы бета-блокаторов (за исключением карведилола (carvedilol)), высокие дозы диуретиков, системных кортикостероидов и других иммуносупрессантов, антивирусных ингибиторов протеазы, андрогенов, прогестинов (за исключением микронизированного прогестерона и деспиронона (despironone)) или эстрогенов;
– сопутствующих болезней, таких, как гипотиреоз, частота которого, кстати, повышена при сахарном диабете;
Все вышеуказанные возможности должны быть учтены у каждого больного диабетом.
На момент выявления диабета у больного должен исследоваться липидный профиль, целевые значения которого указаны в табл.7.
Целевые значения липидного обмена у больных сахарным диабетом
Целевые значения, ммоль/л (мг%)
Если показатели липидного обмена не превышают целевых значений, указанных в табл.7, то липидный профиль достаточно делать 1 раз в 2 года.
У больных диабетом, которым показана лекарственная терапия гиперлипидемии, статины становятся препаратами первого выбора, потому что имеют явное преимущество при снижении риска ССБ и ССС. Более того, терапия статинами рекомендуется большинству больных диабетом старше 40 лет независимо от уровня ХС-ЛПНП.
Терапию статинами назначают обязательно на фоне мероприятий, модифицирующих образ жизни в сторону более «здорового». Основное показание для нее — превышение целевых показателей липидного обмена, и ее назначают всем больным с ИБС независимо от исходного уровня липидов. Если, несмотря на назначение максимальных доз статинов, целевые значения липидов не достигаются, то результат считается удовлетворительным, если ХС-ЛПНП снижается на 30—40% от исходного. В этом случае для достижения целевых значений статины можно комбинировать с фибратами, эзетимибом, никотиновой кислотой или секвестрантами желчных кислот.
В ряде последних обширных клинических исследований было показано, что у больных диабетом снижение уровня холестерина липопротеинов низкой плотности (ХС-ЛПНП) и триглицеридов плазмы, а также повышение уровня холестерина липопротеинов высокой плотности (ХС-ЛПВП) снижает частоту сердечно-сосудистых событий (ССС). В связи с этим на сегодня при диабете рекомендуется активное лечение нарушений липидного обмена.
Обмен липопротеинов при сахарном диабете
Липопротеины представляют собой сферические, макромолекулярные комплексы, которые являются носителями различных липидов и белков в плазме. Гидрофобные триглицериды и молекулы эфиров холестерина образуют ядро липопротеинов, и это ядро окружено амфипатическими (как гидрофобными, так и гидрофильными) фосфолипидами и белками. От сотен до нескольких тысяч молекул триглицеридов и эфиров холестерина несет в себе ядро липопротеинов. Аполипопротеины являются поверхностными белками липопротеинов. Они не только способствуют освобождению липидов из ядра, но также играют важную роль в регуляции уровня липидов плазмы и транспорта липопротеинов. Аполипопротеин (апо) В100 необходим для секреции печеночных липопротеинов очень низкой плотности (ЛПОНП), промежуточной плотности (ЛППП) и низкой плотности (ЛПНП). АпоВ48 представляет собой усеченную форму апоВ100 и обеспечивает поступление хиоломикронов из тонкого кишечника. АпоА-I является главным структурным белком ЛПВП.
После приема пищи пищевые жиры (триглицериды) и холестерин абсорбируются клетками тонкого кишечника и включаются в ядро образующихся хиломикронов, которые поступают в лимфатическую систему и затем в циркуляцию через верхнюю полую вену. В капиллярном русле жировой ткани и мышц хиломикроны взаимодействуют с ферментом липопротеиновая липаза (ЛпЛ), в результате триглицеридное хиломикроновое ядро гидролизируется и высвобождаются свободные жирные кислоты (СЖК). СЖК захватываются адипоцитами, в которых они снова включаются в состав триглицеридов. Когда мышца захватывает СЖК, они используются ею как источник энергии, включаясь во внутриклеточные метаболические процессы. Хиломикроновые ремнанты («остатки») представляют собой продукты вышеуказанного липолитического процесса, которые потеряли до 75% триглицеридов, и они быстро метаболизируются печенью. Печеночная триглицеридовая липаза (ПЛ), которая гидролизирует триглицериды хиломикроновых ремнантов, также играет определенную роль в элиминации ремнантов. Нарушение метаболизма хиломикронов и холомикроновых ремнантов часто наблюдается при СД2, при котором активность ЛпЛ может быть умеренно снижена. В то же время инсулинорезистентность активирует образование хиломикронов в кишечнике. При СД1 нарушение липидного обмена наблюдается только в случае декомпенсированного сахарного диабета и характеризуется выраженным снижением активности ЛпЛ, что сопровождается повышенным уровнем триглицеридов после еды. Не исключаются и генетически детерминированные дефекты ЛпЛ.
ЛПОНП производятся печенью, и их ядро состоит из триглицеридов и эфиров холестерина, а на поверхности расположены молекулы Апо100 и фосфолипиды. Активирует продукцию и секрецию в печени ЛПОНП повышенное поступление СЖК из жировой ткани, хотя не исключен и повышенный синтез в печени СЖК и холестерина при СД2, что также повышает продукцию ЛПОНП. В плазме триглицериды в ЛПОНП гидролизируются ЛпЛ и тем самым трансформируются в меньшие по размеру и более плотные ЛПОНП и ЛППП. При этом ЛППП подобны хиломикроновым ремнантам с тем отличием, что, кроме утилизации в печени, в плазме они катаболизируются до ЛПНП. Следовательно, активность ЛпЛ необходима для нормального функционирования метаболического каскада от ЛПОНП, через ЛППП и до ЛПНП. АпоВ100, единственный белок на поверхности ЛПНП, является лигандом для рецепторов ЛПНП, и поэтому концентрация ЛПНП в плазме зависит как от продукции ЛПНП, так и доступности рецепторов ЛПНП.
Уровень триглицеридов ЛПОНП часто повышен у больных СД2. Повышенный уровень холестерина за счет ЛПНП объясняется при диабете большим его содержанием в каждой липопротеиновой частице. Гликирование или перекисное окисление ЛПНП при диабете нарушает процессы их нормальной элиминации и приводит к преимущественному их накоплению в сосудистой стенке. Тем более что инсулин активирует экспрессию гена рецепторов ЛПНП, и, следовательно, инсулинорезистентность или дефицит инсулина тоже могут нарушать метаболизм ЛПНП.
ЛПВП являются наиболее сложными по строению частицами, которые представляют собой комплекс апоА-I, апоА-II и апоА-VI с фосфолипидами. Исходные частицы называются пре-бета-ЛПВП и являются акцепторами свободного клеточного холестерина, и потому ЛПВП — это прежде всего резервный путь транспорта холестерина из периферических тканей в печень, откуда он выводится из организма. Эфиры холестерина ЛПВП могут также включаться в частицы ЛПОНП и хиломикроны в присутствии холестерил эстер транспортного белка (ХЭТБ).
При СД2 уровень ХС-ЛПВП, как правило, снижен, что связано с повышенным транспортом эфиров холестерина из ЛПВП в ЛПОВП и хиломикроны. При СД1 ХС-ЛПВП нормален или даже повышен.
Холестерин у диабетика
Процессы липидного и углеводного обменов в организме человека достаточно тесно коррелируют. Обусловлено это накоплением жировых клеток при избытке углеводов. Высокий уровень триглицеридов, в свою очередь, вызывает дислипидемию – нарушения липидного обмена. Это приводит к изменению фракционного состава липофильного спирта – холестерина (ХС). Растет процент молекулярных структур, насыщенных жирами: хиломикронов и липопротеинов очень низкой плотности (ЛПОНП). Последние, наполовину захватываются печенью. Оставшиеся 50% ЛПОНП, вследствие гидролиза трансформируются в липопротеины промежуточной и низкой плотности (ЛПНП). Как результат, диабет и холестерин, точнее уровень ЛПНП-фракции последнего, плотно взаимосвязаны между собой.
Исследуем липидный профиль
Дислипидемия не обязательно сопровождает сахарный диабет (СД). Выявить, произошло ли нарушение липидного обмена, позволяет биохимический анализ крови. Обследование отражает уровень холестерина при диабете, как общего так и по фракциям. В этом случае важными становятся именно целевые показатели липидного профиля. Это значения, к которым пациент должен стремиться. Они отличаются от нормального уровня ХС и определяются видом патологии.
При сахарном диабете, целевые показатели липидного профиля следующие (ммоль/л):
- Общий – 4.5.
- ЛПНП. Для лиц, страдающих ССЗ – менее 1.8, у остальных пациентов Читайте так же: Как повысить хороший холестерин?
Причины повышенного холестерола при СД
Некомпенсированный обмен веществ – не обязательный фактор увеличения ХС в крови. Альтернативными причинами патологии выступают:
- ожирение;
- наследственный фактор;
- побочный эффект медикаментозного лечения;
- сопутствующие заболевания – гипотиреоз, например.
Среди факторов, высокого холестерина не приведены неправильное питание и вредные привычки. Подразумевается, что пациент соблюдает предписания врача, исключив алкоголь, курение и пищу, богатую рафинированными углеводами.
Нормализация показателей
Существует два вида снижения избыточного уровня холестерина при сахарном диабете:
- Медикаментозное лечение. Проводится только на основе препаратов, предписанных профильным врачом. Превышение дозировки бета-блокираторов или мочегонных препаратов, может привести к росту содержания холестерола.
- Нормализация образа жизни. Включает, переход на соответствующую диету, обязательные ежедневные физические нагрузки и отказ от табакокурения, алкоголя.
Обойтись без терапии лекарственными средствами можно в ряде случаев. Напротив, привести показатели ХС к целевым, при сахарном диабете, без соблюдения второго пункта, практически невозможно.
Особенности диетического питания
Сразу необходимо акцентировать внимание на паре важных аспектов. Большинство фруктов, рекомендуемые здоровому человеку, чтобы снизить холестерол, неприемлемы для диабетика. Второе важное замечание, связано с распространенным заблуждением об отказе от мяса, сливочного масла и яиц при дислипидемии. Несомненно, эти продукты богаты холестерином, но их вклад в повышение ЛПНП фракции вещества под большим сомнением.
Например, сливочное масло содержит лецитин. Его концентрация соизмерима с ХС. В организме лецитин нормализует расщепление жиров и способствует повышению фракции ЛПВП холестерина, наоборот, снижая риски развития атеросклероза.
Относительно яиц, то они включены в рацион диетического питания при диабете. Рекомендуемая норма составляет 1 – 2 штуки в день, приготовленных всмятку или как омлет.
Правила, которые следует соблюдать, составляя диету при сахарном диабете с повышенным холестерином:
- Увеличить частоту приема пищи до 5 — 6 раз за сутки, уменьшив порцию блюд.
- Минимизировать употребление жареных продуктов.
- Основное внимание уделять калорийности рациона. Важно учитывать потребление углеводов не граммами, а калориями.
- Исключить продукты, содержащие рафинированные углеводы. Остальные виды вещества употреблять до 300 грамм ежесуточно. Источником обычных углеводов в пище должен выступать черный хлеб, овощи, каши из цельных зерен.
- Допускается употребление рыбы и мяса нежирных сортов.
- Белки в организм должны поступать из кисломолочных и морепродуктов, а также яиц.
- Суточный рацион жиров снизить до 60 грамм, где на растительные продукты приходится половина нормы.
Основной же акцент, в составление диетического рациона нужно делать на низкое содержание рафинированных углеводов. Именно этот продукт, а не «пищевой» холестерин представляет опасность развития дислипидемии при сахарном диабете.
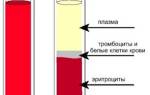
Плохой и хороший холестерин в анализе крови чем отличаются? Чтобы разобраться, что такое хороший холестерин и чем он отличается от плохого, следует отвлечься на особенности его транспортировки.
Что повышает холестерин в организме и способствует формированию атеросклероза? Серьезным аспектом, влияющим на холестерин в крови, особенности поведения вещества, выступает соотношение липидов и белка в липопротеинах
Повышенный холестерин в крови у мужчин бывает часто. Определить, насколько повышен холестерин в крови у мужчин, позволяет биохимический анализ плазмы.
Реакции на холестерин можно выявить, если сдать биохимический анализ крови. При этом такой анализ можно сдать и дома при помощи специального устройства.