Что значит в медицине большое сердце
Причины бычьего сердца у человека, диагностика и лечение заболевания
Когда о ком-то говорят, что этот человек с большим сердцем, обычно имеется в виду широта души и удивительная способность к сопереживанию близким и незнакомым людям. Но, оказывается, такое словосочетание не всегда является аллегорией. Причины бычьего сердца у человека, а также методы терапии и опасность с ним связанная будут рассмотрены в этой статье.
Характеристика состояния
Кардиомегалию часто называют «бычьим сердцем». Этот термин предполагает увеличение размеров сердца более 500 г (при нормальном размере взрослого человека 300 г.) за счет:
- увеличения сердечных камер без утолщения мышечных тканей (дилатации);
- утолщения мышечных тканей.
Кардиомегалия чаще развивается у мужчин.
Причины увеличения сердца
К патологическим причинам, вызывающим развитие бычьего сердца у взрослого человека, относят:
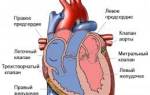
- Аномалии развития и приобретенные пороки клапанного аппарата сердца.
- Хроническую гипертензию.
- Гипертрофию миокарда вследствие артериальной гипертензии или пороков сердца.
- Кардиомиопатии.
- Миокардиты, в том числе аутоиммунные, вызванные длительным приемом токсических для сердечной мышцы препаратов (цитостатиков, некоторых антигипертензивных средств и антиаритмиков, барбитуратов и противоэпилептических средств).
- Ишемии. После перенесенного инфаркта кардиомегалия развивается нечасто, но ее развитие не исключается.
К сопутствующим факторам, негативно влияющим на миокард, относят: обменные нарушения (диабет, ожирение), тяжелые почечные патологии, частые инфекционные болезни, злоупотребление пивом, а также любыми алкогольными напитками. Если человек регулярно по 3-5 л в сутки пьет пиво, у него со временем формируется не только «пивной живот», но и «пивное увеличенное сердце». Размеры органа могут превышать в 2, а иногда и в 3 раза норму.
Кардиомегалия может диагностироваться в период внутриутробного развития. Основные ее причины – врожденные пороки сердца и заболевания системы крови. Опасность заключается в том, что треть малышей с подобной патологией погибает в течение первых 3 месяцев жизни, четверть же всю жизнь страдает от левожелудочковой недостаточности.
Факторами, приводящими к подобным изменениям, являются:
- Влияние мутагенных факторов на организм родителей (в том числе ионизирующее облучение).
- Экологически неблагоприятный район проживания беременной.
- Дурные привычки матери: табакокурение, алкогольная и наркотическая зависимость.
- Врожденные пороки сердца плода.
- Инфекции, перенесенные женщиной в период вынашивания (особенно ТОРЧ-инфекции и первичное герпесвирусное заражение любым штаммом, реже грипп).
- Недостаточное питание, авитаминозы.
Изменение размеров органа в период внутриутробного развития часто сопутствует другим серьезным патологиям. Например, хромосомным аномалиям (синдром Дауна) или такой редкой патологии, как порок трикуспидального (3-х створчатого) клапана с его дисплазией и смещением в зону правого желудочка (аномалия Эбштейна).
Признаки патологии
К сожалению, симптомы описываемой патологии не специфичны. Они сопровождают любую сердечную болезнь, требуют обращения к кардиологу и дополнительных исследований. Основные симптомы следующие:
- Повышенная утомляемость.
- Сниженная способность к физическим нагрузкам.
- Одышка среди ночи и после физического усилия.
- Отеки в области стоп и голеней.
- Ощущение сердцебиения.
- Болевые ощущения за грудиной.
- Увеличение живота.
У детей при отсутствии коррекции состояния, начиная с дошкольного возраста, отмечаются следующие симптомы:
- Снижение аппетита.
- Нарушение сна.
- Утомляемость.
- Увеличение ЧСС.
- Плохая переносимость физических нагрузок.
- Посинение носогубного треугольника.
- Неуспеваемость при обучении.
- Лабильность нервной системы, неврологические патологии.
Диагностическая тактика и лечение практически не зависит от возраста пациента. Чем раньше начинается коррекция состояния, тем больше шансов у пациента на нормальную жизнь.
Диагностика
Общепринятым стандартом для определения кардиомегалии в медицинских кругах считается ультразвуковая диагностика. Это основной диагностический метод, особенно для выявления патологии у новорожденных и детей 1 года жизни.
Реже применяется рентгенография и МРТ. Совсем редко требуется забор биоптата на исследование. Инвазивные методы считаются возможными при подозрении на разрастание злокачественных образований в области сердца.
Если методом выявления изменений была рентгенография – следует помнить, что возможна ложная диагностика или выявление псевдокардиомегалии по следующим причинам:
- Скопление жидкости в сердечной сумке (перикарде).
- Образования экссудата в плевральной полости за счет травмы или плеврита.
- При асците (скопление жидкости в брюшной полости).
- При слабовыраженных физиологических изгибах позвоночного столба (при «синдроме прямой спины»).
Кроме рентгенографии для подтверждения того, что объем миокарда действительно увеличен, могут использоваться следующие аппаратные методы: ЭКГ, Эхо КГ.
Лечение
Терапевтическая тактика направлена на устранение причины кардиомегалии (если это возможно), поддержании работы органа в нормальном режиме и профилактику сердечной недостаточности. Патология необратима. Лечение включает:
- Пересадку сердца.
- Имплантацию вспомогательного устройства для левого желудочка.
- Имплантацию кардиовертера-дефибриллятора.
- Диетотерапию (бессолевая диета с минимальным количеством животных жиров и с большим количеством овощей и фруктов).
- Аэробные физические упражнения умеренной интенсивности 5 дней в неделю.
- Ограничение в приеме алкоголя, наркотических веществ, табакокурении (желателен полный отказ от данных привычек).
- Оперативное вмешательство при патологии клапанного аппарата.
- Снижение нагрузки на сердце путем назначения диуретиков.
- Медпрепараты подбирает кардиолог в зависимости от основной патологии.
Некоторую сложность для медиков представляет идиопатическая кардиомегалия. То есть ситуация, при которой факт увеличения сердца зафиксирован, а причины определить не удалось. Для снижения преднагрузки на миокард новорожденным могут быть назначены ингибиторы АПФ. При правильной дозировке о процессе реабилитации можно говорить через пару лет после начала лечения. Лечение взрослых пациентов предполагает борьбу с гипертонией, нормализацию обменных процессов, снижение нагрузки на орган.