Приобретенных пороков сердца эхокардиография —
ЭхоКГ признаки пороков сердца
Во время систолы движения створок аортального клапана в норме выглядят в виде “коробочки”; во время диастолы – в виде прямой линии; расхождение створок аортального клапана при систоле 1,8-2 см.
Характерные симптомы сердечных пороков:
- недостаточность аортального клапана:
- несмыкание створок клапана в диастолу;
- снижение скорости диагностического прикрытия передней створки митрального клапана;
- значительная дилатация полости левого желудочка;
- увеличение толщины стенки левого желудочка и межжелудочковой перегородки;
- в систолу и диастолу увеличение амплитуды и скорости движения задней стенки левого желудочка и межжелудочковой перегородки.
Рис. ЭхоКГ недостаточности аортального клапана. - стеноз устья аорты:
- более интенсивное отражение сигнала от створок, степень их расхождения снижается;
- утолщение створок клапана;
- явное снижение амплитуды расхождения створок клапана во время систолы;
- добавочный эхо-сигнал между передней створкой митрального клапана и межжелудочковой перегородкой, заметное расширение восходящей аорты, говорят в пользу выраженного дегенеративного перерождения створки клапана с возможным ее отрывом;
- застойные явления в малом круге кровообращения с увеличением левого предсердия, после чего начинают увеличиваться и правые отделы, наблюдаются на поздних стадиях патологии.
- сочетанного аортальный порок (плюс к описанным выше признакам):
- выраженное увеличение объема левого желудочка в систолу и диастолу;
- увеличение толщины стенки левого желудочка и массы миокарда;
- умеренное снижение ударного объема и фракции выброса.
- атеросклеротическое поражение аорты:
- расширение просвета аорты;
- утолщение стенки аорты.
- аневризма аорты:
- резкое увеличение диаметра аорты при смещении датчика вверх и медиально от уровня аортального клапана;
- парадоксальное выпячивание стенки аорты вкупе с диффузным снижением амплитуды ее движения в области аневризмы;
- расслаивающая аневризма характеризуется удвоением одной (обеих) стенок сосуда с формированием истинного и ложного просвета, при этом ложная стенка аорты, которая находится внутри просвета, тоньше истинной и амплитуда ее движения меньше.
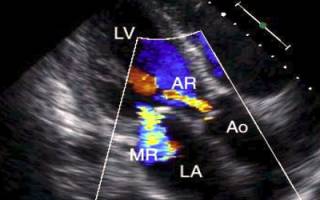
- недостаточность митрального клапана:
- несмыкание его створок в систолу;
- увеличение левого предсердия с повышением амплитуды сокращения его стенки;
- дилатация полости левого желудочка с повышением сокращения его задней стенки и межжелудочковой перегородки;
- гипертрофия миокарда левого желудочка;
- возрастание ударного объема.
- стеноз митрального клапана:
- кровоток из левого предсердия в желудочек приобретает линейный характер;
- в конце диастолы фиксируется явное снижение амплитуды пика А;
- между скоростью прикрытия передней створки митрального клапана и степенью стенозирования левого АВ-узла существует корреляция;
- задняя створка митрального клапана движется в одном направлении с передней (в норме они движутся противоположно);
- с увеличением фиброза и кальциноза отражение створок становится все более утолщенным, интенсивным и слоистым; ударный объем умеренно снижен, фракция выброса на нижней границе нормы; переднезадний размер левого предсердия резко увеличивается; объем левого желудочка в норме; диаметр аорты при стенозе левого АВ-отверстия в норме; в систолу створки митрального клапана сомкнуты, но отражение от них явно утолщено; в диастолу степень расхождения створок клапана заментно снижается.
- стеноз правого АВ-отверстия:
- значительное снижение скорости диастолического прикрытия передней створки трикуспидального клапана;
- отсутствие (резкое снижение) амплитуды амплитуды передней волны;
- движение задней створки в одном направлении с передней.
- ревматическое поражение трикуспидального клапана:
- значительное утолщение от створок ТК;
- отчетливое изменение конфигурации кривой при язвенной деформации.
- трикуспидальная недостаточность:
- значительное увеличение правых отделов сердца;
- расширение правого предсердия в момент систолы желудочка.
Рис. ЭхоКГ недостаточности трикуспидального клапана.
Эхокардиография при врожденных пороках сердца
На практике у большинства пациентов в Красноярске при проведении эхокардиографии будет включатся оценка функционального состояния сердечно-сосудистой системы, и в основном сердце будет нормального строения. Как известно, у большинства людей в сердце имеется два предсердия, два желудочка, четыре клапана сердца и последовательная циркуляция крови от тела к легким и обратно. Однако, эта основная схема не присутствует у многих пациентов, которые имеют врожденные сердечно-сосудистые пороки развития. Поэтому, когда оценивается пациент с врожденным пороком сердца, обследование с помощью эхокардиография должно не только определить функцию, но также при этом необходимо определить какие-либо анатомические (и физиологические) отклонения от нормы, которые могут присутствовать.
Хотя врожденные пороки сердца (ВПС) не менее часто встречаются у взрослых, чем приобретенные сердечные заболевания, они представляют собой неуклонный рост доли пациентов, направляемых на ЭхоКГ в Красноярске. ВПС являются наиболее распространенными врожденными дефектами, происходящих примерно в 1% случаях у живорожденных малышей. Сегодня большинство детей, рожденных с пороками сердца вполне неплохо доживают до взрослой жизни. На самом деле, судя по нашим данным с применением эхокардиографии число взрослых с ВПС в настоящее время превышает число детей с ВПС. Большое количество и разнообразие аномалий, которые могут комбинировать при формировании врожденных пороков сердца представляют собой особую проблему для УЗИ. В связи с широким спектром пороков развития относящихся к ВПС, все аспекты эхокардиографии, относящихся к ним, не могут быть изучены быстро. Скорее всего, мы попытаемся описать эхокардиографические подходы к данной проблеме, что позволяет четко определить даже сложные пороки, от симптомов и показаний для выявления сердечно-сосудистых аномалий, которые чаще всего встречаются в кабинете УЗИ.
Мы разделим примеры в этом обзоре на три основные физиологические категории. Первоначально центральное место займут пороки, связанные с шунтом. Эти дефекты, как правило, в результате функционирования дают объемную перегрузку желудочков. Расширение сердечной камеры часто является первым эхокардиографическим ключом к их присутствию. Далее, врожденные аномалии, которые создают препятствия для прохождения крови. Эти аномалии имеют много сходства с приобретенными пороками сердца, связанные со стенозом. В этих случаях патология вызывает гипертрофию мышцы, что обычно представляется как важная эхокардиографическая характеристика. Наконец, сложные врожденные пороки сердца, которые в большинстве своем представляют собой сочетание аномалий, которые происходят в одном сердце. Многие связаны с смешиванием системного артериального и легочного венозного потока, в результате чего возникает артериальная кислородная десатурация или цианоз. Клиническая картина в этих случаях определяется относительной тяжестью развития различных пороков, которые объединяются, чтобы создать «целую» аномалию. В этих случаях физиологические особенности могут варьироваться, например, крупные шунты при легочной гипертензии в ситуациях с минимальным кровотоком в системе легочной артерии создают выраженную синюшность.
Сегментарный подход к врожденным порокам сердца при эхокардиографии
Системный метод для оценки и концептуализации ВПС – это ключ к пониманию пациентов с этими сложными изменениями. Первый шаг в любом анализе сердечно-сосудистой системы состоит в определении положения и ориентации сердечных структур внутри грудной клетки по отношению к окружающим органам и системам, в первую очередь, легких и органов брюшной полости. Как только эта информация изложена, сердечно-сосудистая система разделяется на фрагменты для более детального анализа. Сердечно-сосудистая система состоит из четырех основных сегментов и трех соединений между этими сегментами.
Сегменты делят на магистральные вены, предсердия, желудочки и магистральные сосуды. Соединения состоят из венозных соединений с предсердиями, атриовентрикулярных клапанов (митрального и трехстворчатого), которые соединяют предсердия и желудочки, и желудочно-артериальной связи, а именно полулунных клапанов (аортальный и легочный ствол). Эхокардиография — это обследование, которое должно определить положение, размер, функциональное состояние и состояние перегородок (структура, разделяющая правую и левую сторону кровообращения) во всех в пределах сегмента. Например, полная оценка желудочкового сегмента включает описание позиции двух желудочковых камер (как в пространстве, так и по отношению к другим камерам). Размер камеры, оценка сократимости, расслабление, толщина стенки и анатомическое описание желудочковой перегородки (как правило, врач сосредоточивает внимание на отношении путей оттока и наличие или отсутствие дефекта межжелудочковой перегородки дефекты. Аналогичным образом, изучение должны включать описание впадения вен в предсердия (легочные вены «правильно» подходят к левому предсердию, а не к верхней полой вене), а также функционального состояния соединения (в какой степени – этот клапан стенозирован или некомпетентен?). Следуя такому системному подходу, даже самые сложные пороки на эхокардиографии могут быть описаны точно и полно.
Пренатальная и неонатальная презентация врожденных пороков сердца
Пренатальный презентация ВПС обычно является результатом ненормального внешнего вида сердца, который обнаруживается во время скрининга на акушерском УЗИ. Эти пациенты часто имеют сложные анатомические пороки развития с участием атриовентрикулярных (АВ) клапанов (АВ канал дефекты, аномалии Эбштейна) или нарушения, которые создают диспропорцию между правосторонними и левосторонними сердечными структурами (функционально единственный желудочек сердца, критический стеноз выводного тракта или атрезия клапанов). Эти поражения доминируют в пренатальной презентации ВПС, потому что скрининг акушерских исследований зависит, прежде всего, от наличия «аномальных» четырехкамерных проекций для прогнозирования наличия ВПС. Однако, многих важных пороков развития не изменяют четырехкамерную проекцию (особенно до 16 недели беременности, когда осуществляется большинство ультразвуковых сканирований). Следовательно, пороки, такие как транспозиция магистральных артерий (с нормальным четырехкамерным видом) недостаточно представлены в заключениях внутриутробной диагностики ВПС. Когда сканирование магистральных артерий входят в скрининговые исследования, частота обнаружения важных пороков сердца у новорожденных значительно возрастет.
Новорожденные, страдающие ВПС, как правило, синюшные, в шоковом состоянии, или имеют заметные систолические шумы в сердце. Для этих пациентов, эхокардиография является основой процедурой для диагностики и оценки их состояния. Большинство новорожденных, которые появляются с симптомами ВПС имеют либо критические обструктивные поражения основных сосудов или сложный порок развития, которые приводят к синюшности. Когда легочное сосудистое сопротивление остается на высоком уровне после рождения, некоторые дефекты, которые обычно считаются в первую очередь связанными с шунтами (например, полная АВ септальные дефекты) могут вести себя незаметно, или с минимальным цианозом. Роль чреспищеводной эхокардиографии в неонатальной кардиологии – это в основном интраоперационная оценка во время хирургических вмешательств, проводимых у этих молодых пациентов.
Дети и взрослые с врожденными пороками сердца на эхокардиографии
Пациенты, у которых нет представлений порока до 30-дневного возраста, как правило, приходят к врачу из-за шумов в сердце, плохой рост (у детей), снижение толерантности к физической нагрузке, симптомов сердечной недостаточности (у пожилых пациентов) и периодической гипертензии (при коарктации аорты). Весь спектр ВПС можно увидеть в этих возрастных группах, даже очень сложные пороки могут проявиться в конце жизни (при условии, что легочные и системные потоки крови «сбалансированы»). У пациентов с ВПС, которые не диагностируются в детском возрасте, они могут проявляться прогрессирующим цианозом, так как кровоток в легочной артерии снижается из-за прогрессирования стеноза или постепенно возрастает легочное сопротивление со стороны шунта в случае физиологии Eisenmenger. Трансторакальная эхокардиография является по-прежнему основным методом, используемым для диагностики и последующего наблюдения ВПС при лечении во всех возрастных группах. Однако, в случаях с аномалиями глубоко расположенных структур и у пожилых пациентов с плохим акустическим окном, чреспищеводная эхокардиография может оказаться очень полезным в определении не только наличия, но и выраженности этих дефектов.
В дальнейших статьях будем рассматривать более подробно различные проявления ВПС на эхокардиографии.