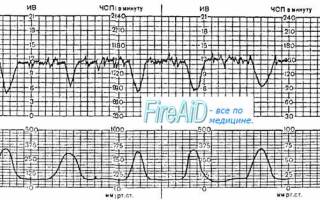
Децелерация 1 при ктг
Децелерация 1 при ктг
В настоящее время наиболее широкое распространение получила следующая классификация децелераций: ранние, поздние и вариабельные.
Рис. 8. Ранние децелерации.
Ранние или V-образной формы периодические децелераций (dip I) (“зеркало маточных сокращений”) возникают в ответ на схватки, как правило!, сопровождаясь быстрым падением и восстановлением ЧСП, их нижняя точка почти совпадает с верхушкой схватки. С началом расслабления матки начинается возвращение ЧСП к исходному уровню. Общая длительность этой V-образноп децелераций составляет 15-20 с (рис.8).
Патофизиологической основой возникновения ранних децелераций является вагусное влияние на сердечную деятельность плода при прижатии головки к костным образованиям таза. Они могут быть сняты введением атропина. Ранние децелерации обычно возникают в конце первого периода родов и в периоде изгнания плода в 15-20% случаев.
Рис. 9. КТГ. Поздние децелерации.
Поздние децелерации (dip II) (рис. 9) начинаются после пика маточных сокращений и достигают самой нижней точки через 20-30 с. Время от вершины схватки до нижней точки децелерации называется временем запаздывания (lag time). Возвращение ЧСП к исходному уровню идет медленно и в целом длительность децелерации колеблется от 30 до 100 с. и имеет обычно U-образную форму. Часто отмечается реципрокная зависимость между интенсивностью сокращений и степенью урежения (децелерации), если нет других факторов. Поздние децелерацни вызываются снижением давления кислорода у плода ниже критического уровня (16-18 мм рт. ст.). Эти изменения являются следствием временного нарушения материнского кровотока в межворсинчатом пространстве.
Поздние децелерации, вероятно, всегда являются результатом значительной гиноксемии плода, что способствует продукции молочной кислоты в миокарде плода и воздействию на него. Однако, децелерации не коррелируют прямо с уровнем молочной кислоты в крови плода, что зависит от длительности гипоксии и метаболической активности плода. Нельзя исключить и вагусный рефлекс, потому что децелера-ция может быть частично предотвращена введением атропина. Эффект децелерации зависит и от воздействия на синусоаурикулярный пейсмекер. Однако, преходящие эпизоды гипоксемии, которые могут быть стрессом для плода, если они не сочетаются с другими нарушениями, не следует рассматривать как дистресс плода. Повторные децелеращш часто указывают, что у плода может развиться состояние асфиксии с последующим ацидозом и дистрессом.
Поздние децелерации наблюдаются примерно в 10% родов. Неонатальная депрессия (оценка по Апгар менее 6 баллов на 5-й минуте) наблюдается примерно у 30% пациенток с поздними децелерациями. Конечно эти цифры могут варьировать в зависимости от длительности гипоксии, типа анестезии и метода родоразрешения. Одним из важных факторов является срок беременности; так при преждевременных родах частота депрессии новорожденных достигает 50%.
Несвоевременная диагностика и лечение повторных поздних децелераций способствует нарастанию тяжелого ацидоза и возможной гибели плода. Быстрота, с которой этот процесс может идти, зависит от возраста плода, оксигенации матери, межворсинчатого кровотока, этиологической причины, вызвавшей гипоксию, средств их коррекции и их эффективности. Состояние, ведущее к дистрессу плода, проявляется стойким подъемом базального ритма (тахикардия), а также прогрессивным снижением осцилляции (фиксированный базальнын ритм).
Рис 10. КТГ. Вариабельные децелерации.
Различают вариабельные децелерации (dip III) (рис 10). Такое название они получили в связи с тем, что от схватки к схватке у них меняется амплитуда, продолжительность, а также время запаздывания.
Обычно вариабельные децелерации начинаются во время маточного сокращения, быстро снижается ЧСП, затем отмечается плато, с началом расслабления матки быстро восстанавливается частота; по форме децелерации напоминают букву U. Вариабельные децелераций обусловлены быстрым сдав лением сосудов пуповины, что вызывает внезапную гипертен-зию и вагусный ответ на раздражение барорецепторов и, как следствие, — брадикардию. Этот механизм впервые описал почти пятьдесят лет тому назад Barcroff (1946). В сдавлении пуповины несомненную роль играют сокращения матки, т.е. после схватки обычно сердцебиение плода выравнивается, и такие децелераций называются типичными (классическими).
Иногда при вариабельной децелерации восстановление частоты сердцебиения плода идет медленно, как при поздней децелерации, что свидетельствует о гипоксии плода. Анализировать необходимо не отдельные децелерации, а запись в целом.
При не очень выраженном сдавлении пуповины (сдавливается вена пуповины, а не артерии) уменьшается приток крови в правое предсердие, что вызывает симпатический барорефлекс и, в свою очередь, способствует выработке катехола-мннов и ведет к тахикардии. Прогрессирующее сдавление артерий пуповины вызывает вагусный эффект и децелерацию.
Вариабельные децелерации наблюдаются примерно в 25% случаев родов, превалируют при недоношенной и переношенной беременности. Исход для плода хуже, если к вариабельным децелерациям присоединяется поздний компонент.
Не всегда по записи можно предсказать степень сдавления пуповины. Можно попытаться изменить положение роженицы (на боку, на спине, в Фовлеровском положении). Благоприятным моментом является, если после децелерации частота сердцебиения плода быстро выравнивается до исходного уровня.
Децелерация при КТГ
Самым первым органом, который начинает развиваться в эмбрионе, является сердце. Первые сокращения его мышцы регистрируются уже на пятой акушерской неделе гестации. Это обусловлено наличием в тканях сердца особых клеток (пейс-меркеров), самостоятельно генерирующих электрические импульсы и вызывающие быстрые мышечные сокращения.
Данное явление доказывает, что функциональная деятельность сердца плода абсолютно не подчинена рецепторам нервной системы. Во II триместре беременности к сердцу плода поступают сигналы, исходящие от волокон блуждающего нерва, который является частью вегетативной системы. Благодаря этим импульсам и происходит замедление количества сердечных сокращений.
Современная медицина располагает особой диагностической методикой, с помощью которой можно одновременно регистрировать тонус матки и сердечный ритм будущего ребенка – кардиотокографией. Благодаря безопасности, простоте проведения и получения высоко информативных результатов данное исследование выполняют всем беременным женщинам. В нашей статье будущие мамочки могут найти информацию о том, для чего назначается кардиотокограмма и что обозначает показатель децелераций на графике КТГ.
Как проводится исследование?
В 28 акушерских недель завершается формирование симпатической иннервации мышцы сердца, приводящей к ускорению его сокращений. Противоположные сигналы парасимпатической нервной и автономной вегетативной систем, исходящие к сердцу плода оказывают влияние на сердечный ритм.
Кардиотокограф имеет ультразвуковой (улавливающий движение сердечных клапанов плода) и тензометрический (определяющий сокращения матки) датчики. Они передают информацию в фетальный кардиомонитор, который обрабатывает сведения и отображает их на электронном табло и регистрирует на термобумаге с помощью записывающего устройства.
Наибольшее диагностическое значение имеют параметры:
- Сокращений матки – они считаются физиологической нормой.
- Базального ритма – средней частоты сердцебиений.
- Вариабельности – кратковременных отклонений сердцебиения от базального ритма.
- Спонтанного увеличения ритма сердцебиений – акцелераций.
- Временного замедления сердцебиения – децелераций.
Классификация децелераций
На графике КТГ зубцы зафиксированных урежений сокращения сердечной мышцы направлены вниз, их называют «сталагмитами». Давайте последовательно рассмотрим каждый тип этого явления.
Ранний тип
Называемый «зеркалом сокращений матки». Периодическое замедление ритма сердца плода на записи КТГ имеет V-образную форму. Чаще всего такие децелерации вызваны сдавливанием пуповины, они плавно появляются в ответ на схватку и прекращаются вместе с окончанием напряжения матки. В норме они одиночны и не глубоки – их общая длительность составляет от 15 до 20.
Обычно ранние децелерации появляются по окончании I периода родовой деятельности и в 15% процентах случаев в фазе изгнания плода. При прижатии головки малыша к костям таза матери воздействие вагуса (блуждающего нерва) на сердце плода вызывает патофизиологическое замедление сердечного ритма. Это состояние можно снять введением холино-блокатора атропина сульфата.
Поздний тип
Децелерации регистрируются спустя 30 секунд после максимального сокращения матки, их длительность дольше продолжительности схватки. В норме такого замедления сердечного ритма не должно быть – это показатель нарушения кровообращения в детском месте (плаценте). При отсутствии других факторов, степень урежения сердечного ритма плода зависит от реципрокной иннервации, вызванной интенсивностью маточных сокращений.
К появлению поздних децелераций приводит временное изменение кровотока в межворсинчатой части маточно-плацентарного круга кровообращения. Чаще всего это состояние является следствием патологического состояния, вызванного недостатком кислорода, поступающего из системы «мать-плацента-плод», и выработкой в мышечном среднем слое сердца малыша (миокарде) молочной кислоты.
Поздние децелерации могут коррелировать:
- с концентрацией в крови плода молочной кислоты;
- метаболической активностью организма ребенка;
- длительностью кислородного голодания;
- вагусным рефлексом;
- естественным пейс-мейкером – синоатриальным узлом.
Для того чтобы частично предотвратить позднюю децелерацию, можно ввести атропин. Появление повторного урежения сердечного ритма ребенка может свидетельствовать об асфиксии, которая приводит:
- к избытку углекислоты в крови и тканях;
- смещению кислотно-щелочного равновесия в сторону повышения кислотности;
- синдрому дыхательного расстройства.
Несвоевременное выявление поздних децелераций и отсутствие рационального курса лечебно-диагностических мероприятий может спровоцировать стойкое увеличение базального ритма, прогрессивное снижение фиксированной осцилляции и нарастание ацидоза. Эти состояния приводят к развитию тяжелых аномалий и гибели плода.
Вариабельный тип
Урежение сердцебиения плода происходит без связи с тонусом матки, на графике КТГ форма «сталагмитов» различна, их зубцы имеют схожесть с буквой U. Появление такого замедления ритма является признаком активного шевеления малыша, маловодия или компрессии сосудов пуповины. Механизм изменения сердцебиения плода обусловлен внезапным повышением кровяного давления и вагусным ответом на иннервацию механорецепторов – брадикардией.
Начало вариабельных децелераций приходится на сокращение матки и характеризуется быстрым снижением частоты сердцебиений плода, изменением их амплитуды и продолжительности. Обычно при ослаблении схватки ЧСП быстро восстанавливается – данные децелерации носят название классических. В некоторых случаях частота сердечного ритма восстанавливается медленно, что является признаком недостатком кислорода.
Незначительное сдавление вены пуповины способствует уменьшению притока крови в область правого предсердия. Такое состояние вызывает баро-рецепторный рефлекс, который провоцирует выработку фенилэтиламинов (физиологически активных медиаторов) и приводит к тахикардии.
При длительном сдавливании артерий пуповины повышается тонус блуждающего нерва (вагусное воздействие на сердце плода) и возникают децелерации – это наблюдается при переношенной или недоношенной гестации. Если к подобным децелерациям присоединяется поздний токсикоз – жизнь не рожденного младенца находится под угрозой.
В норме замедление сердечных сокращений – не больше 30 ударов в минуту, это состояние может продолжаться более 30 секунд. Благоприятным показателем считается быстрое выравнивание ЧСП до исходного уровня. При оценивании маточной активности и функции сердца малыша анализируют не отдельные децелерации, а запись параметров, полученных при КТГ, в целом.
Норма показателей кардиотокограммы
Для здоровой будущей мамы идеальным вариантом итоговых данных исследования считаются следующие параметры:
- частота базального ритма колеблется в диапазоне 120–160 уд/мин;
- присутствие 5-и акцелераций за 1 час регистрации КТГ;
- вариабельность – от 5 до 25 уд/мин;
- децелерации – не обнаружены.
Изменение показателей КТГ могут наблюдаться:
- при нарушениях маточно-плацентарного кровотока;
- кислородном голодании плода;
- обвитии пуповины или наличии на ней узла;
- пороках развития сердечной мышцы ребенка;
- амнионите (инфекционном воспалении амниона – оболочек плода);
- развитии у малыша анемии;
- применении некоторых медикаментов, которые провоцируют у плода учащение сердечных сокращений;
- наличии у будущей мамы системных заболеваний.
Влияние результатов кардиотокограммы на врачебную тактику
Медицинский персонал относится к результатам исследования со всей серьезностью и ответственностью. Каждая запись регистрации функциональной деятельности сердца плода оценивается квалифицированным специалистом, заверяется его подписью и печатью с указанием даты и времени обследования беременной женщины. Пленка вклеивается в ее обменную карту.
Для объективности расшифровки итоговых данных КТГ существует система оценивания, основанная на присвоении каждому показателю определенных баллов:
- нормой считается 9–12;
- при 6–8 наблюдаются признаки гипоксии;
- результат в 5 баллов считается крайне неблагоприятным.
При выявлении отклонений от нормальных результатов за состоянием будущей мамы требуется ежедневный контроль и проведение соответствующих лечебно-профилактических мероприятий. Выраженные изменения показателей могут указывать на терминальное (критическое) состояние плода, требующее экстренного родоразрешения.