Диагностика и лечение дерматомиозита
Дерматомиозит
Дерматомиозит – воспалительное поражение мышц, характеризующееся поражением поперечно-полосатой и гладкой мускулатуры с нарушением двигательной функции, а также поражением кожи в виде покраснения и отека, преимущественно на открытых участках тела.
Преобладающий возраст развития заболевания: определяют два пика заболеваемости – в возрасте 5–15 и 40–60 лет. Преобладающий пол – женский (2:1).
Причина возникновения дерматомиозита не известна. Обсуждают возможную роль вирусных факторов, прежде всего пикорнавирусов. Наличие связи между онкологией и дерматомиозитом позволяет предположить аутоиммунную реакцию, обусловленную антигенной маскировкой тканей опухоли и мышечной ткани.
- Мышечная слабость: затруднения при причесывании, чистке зубов, вставании с низкого стула, посадке в транспорт;
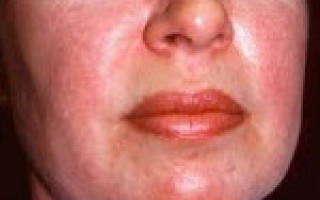
- Поражение кожи: фотодерматит и «солнечный» отек окологлазной области, покраснение кожи лица и в зоне «декольте», красные шелушащиеся высыпания над мелкими суставами кистей, покраснение и шелушение кожи ладоней (рука механика);
- Нарушения глотания;
- Сухость слизистых оболочек;
- Поражение легких;
- Поражение сердца;
- Симметричное поражение суставов без деформаций, чаще всего мелких суставов кистей; часто развивается в дебюте заболевания;
- Синдром запястного канала: отек кистей, боль и снижение чувствительности в I–III пальцах кистей и IV пальце;
- Поражение почек.
- Увеличение содержания КФК в сыворотке крови;
- Альдолаза сыворотки крови повышена;
- Повышение концентрации креатинина (менее чем у 50 % пациентов) в сыворотке крови;
- Наличие миоглобина в моче;
- Увеличение СОЭ в общем анализе крови;
- Высокие титры ревматоидного фактора (менее чем у 50 % пациентов) в сыворотке крови;
- Наличие АНАТ (более чем у 50 % пациентов);
- На ЭКГ – аритмии, нарушения проводимости;
- Электромиография – мышечная возбудимость повышена;
- Биопсия мышц (дельтовидной или четырехглавой мышцы бедра) – признаки воспаления;
- Рентгенологические изменения суставов не характерны (у детей возможно образование кальцинатов в мягких тканях).
Гормоны служат препаратом выбора при лечении дерматомиозита.
В острой стадии заболевания начальная доза преднизолона – 1 мг/кг/сут. При отсутствии улучшения в течение 4 недель следует увеличить дозу по 0,25 мг/кг/мес. до 2 мг/кг/сут. с адекватной оценкой клинической и лабораторной эффективности.
После достижения клинико-лабораторной ремиссии (но не ранее чем через 4–6 недель от начала лечения) дозу преднизолона постепенно снижают (около 1/4 суточной дозы в течение каждого месяца под клинико-лабораторным контролем, при отрицательной динамике дозу вновь увеличивают). Общая продолжительность лечения дерматомиозита – приблизительно 2–3 года;
При приеме внутрь начальная доза 7,5 мг/нед. с повышением на 0,25 мг/нед. до получения эффекта (не более 25 мг/нед.). При внутривенном введении начальная доза 0,2 мг/кг/нед. с повышением на 0,2 мг/кг/нед. (не более 25 мг/нед.) до получения эффекта. При данном заболевании метотрексат в/м не вводят!
Клинический эффект препарата развивается обычно через 6 недель, максимальный эффект – через 5 месяцев. По достижении ремиссии метотрексат отменяют, постепенно снижая дозу (на 1/4 в неделю). При лечении дерматомиозита необходимо проведение общих анализов крови, мочи, а также функциональных проб печени.
Метотрексат противопоказан при беременности, заболеваниях печени, почек, костного мозга; несовместим с антикоагулянтами, салицилатами и лекарствами, угнетающими кроветворение;
Менее эффективен, чем метотрексат. Доза 2–3 мг/кг/сут. Максимальный эффект развивается обычно через 6–9 месяцев. Далее суточную дозу снижают на 0,5 мг/кг каждые 4–8 недели до минимальной эффективной.
Азатиоприн противопоказан при выраженном угнетении кроветворения, тяжелых заболеваниях печени, беременности;
- Циклоспорин: начальная доза 2,5–3,5 мг/кг, поддерживающая доза 2–2,5 мг/кг;
- Циклофосфамид применяют при развитии поражения легких по 2 мг/кг/сут.;
- Аминохинолиновые производные (гидроксихлорохин 200 мг/сут.) позволяют контролировать кожные проявления дерматомиозита;
- Иммуноглобулин внутривенно в дозе 0,4–0,5 г/кг (лечение продолжительное);
- Плазмаферез, лимфоцитоферез.
Дерматомиозит
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперчно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
Общие сведения
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперечно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
Предполагается этиологическая связь дерматомиозита с вирусной инфекцией (пикорнавирусы, Коксаки-вирусы) и генетической обусловленностью. Хроническая персистенция вирусов в мышцах и антигенное сходство между вирусными и мышечными структурами вызывает иммунный отклик с образованием аутоантител к мышечной ткани. Пусковыми моментами к развитию дерматомиозита может послужить переохлаждение, инфекционное обострение, стресс, гипертермия, гиперинсоляция, лекарственная провокация (вакцинация, аллергия).
Классификация дерматомиозитов
Дерматомиозит и полимиозит относятся к группе идиопатических воспалительных миопатий. Вторичный паранеопластический (опухолевый) дерматомиозит встречается в 20-30% случаев. Течение дерматомиозита может быть острым, подострым либо хроническим.
В развитии патологии выделяют период неспецифических предвестников (продромальный), клинических проявлений (манифестный) и этап осложнений (терминальный, дистрофический, кахектический). Дерматомиозит может протекать с различной степенью активности воспаления (от I до III).
Симптомы дерматомиозита
Клиника дерматомиозита развивается постепенно. В начале заболевания отмечается прогрессирующая слабость в мышцах конечностей, которая может нарастать годами. Острое начало менее характерно для дерматомиозита. Основным клиническим проявлениям может предшествовать появление кожных сыпей, полиартралгии, синдрома Рейно.
Определяющим симптомом в клинике дерматомиозита служит поражение поперечно-полосатой мускулатуры. Характерна слабость в мышцах шеи, проксимальных отделах нижних и верхних конечностей, приводящая к затруднению выполнения повседневных действий. При тяжелых поражениях пациенты с трудом приподнимаются в постели, не могут удержать голову, самостоятельно передвигаться и держать предметы в руках.
Вовлечение мускулатуры глотки и верхних пищеварительных путей проявляется нарушением речи, расстройствами глотания, поперхиванием; поражение диафрагмы и межреберных мышц сопровождается нарушением вентиляции легких, развитием застойных пневмоний. Характерным признаком дерматомиозита служит поражение кожи с различными проявлениями. Отмечается развитие периорбитального отека, эритематозно-пятнистой сыпи над верхними веками, в области скул, носогубных складок, крыльев носа, верхней части спины, грудины, суставов (коленных, локтевых, пястно-фаланговых, межфаланговых).
Типично наличие симптома Готтрона – шелушащихся эритематозных пятен на коже пальцев рук, шелушения и покраснения ладоней, ломкости и исчерченности ногтей, околоногтевой эритемы. Классическим признаком дерматомиозита является чередование на коже очагов депигментации и пигментации в сочетании с телеангиэктазиями, сухость, гиперкератоз и атрофия участков кожи (пойкилодерматомиозит).
Со стороны слизистых оболочек при дерматомиозите отмечаются явления конъюнктивита, стоматита, отека и гиперемии неба и задней стенки глотки. Иногда наблюдается суставной синдром с поражением коленных, голеностопных, плечевых, локтевых, лучезапястных суставов, мелких суставов кистей. При ювенильном дерматомиозите возможно появление внутрикожных, внутрифасциальных и внутримышечных кальцификатов в проекции тазового, плечевого пояса, ягодиц, суставов. Подкожные кальцинаты могут приводить к изъязвлению кожи и выходу отложений кальция наружу в виде крошковатой массы.
Диагностика дерматомиозита
Основными диагностическими маркерами дерматомиозита служат характерные клинические проявления поражения кожи и мускулатуры; патоморфологическая трансформация мышечных волокон; повышение уровня сывороточных ферментов; типичные электромиографические изменения. К дополнительным (вспомогательным) критериям диагностики дерматомиозита относятся дисфагия и кальцинозы.
Достоверность диагноза дерматомиозита не вызывает сомнения при наличии 3-х основных диагностических критериев и кожной сыпи либо 2-х основных, 2-х вспомогательных критериев и кожных проявлений. Вероятность дерматомиозита нельзя исключить при выявлении поражений кожи; при совокупности любых 2-х других основных проявлений, а также при сочетании любого основного и 2-х вспомогательных критериев. Для установления факта полимиозита необходимо наличие 4-х диагностических критериев.
Картина со стороны крови характеризуется анемией умеренной степени, лейкоцитозом, нейтрофильным сдвигом лейкоцитарной формулы влево, нарастанием СОЭ в соответствии с активностью процесса. Биохимическими маркерами дерматомиозита служит увеличение уровня α2- и γ-глобулинов, фибриногена, миоглобина, сиаловых кислот, гаптоглобина, серомукоида, трансаминаз, альдолазы, отражающих остроту поражения мышечной ткани. Иммунологическое исследование крови при дерматомиозите выявляет сниженный тир комплемента, уменьшение количества Т-лимфоцитов, рост уровня иммуноглобулинов IgG и IgM при уменьшении IgA, незначительное количество LE-клеток и антител к ДНК, высокое содержание миозитспецифических антител, наличие неспецифических антител к тиреоглобулину, миозину, эндотелию и т. д.
При исследовании кожно-мышечных биоптатов определяется картина тяжелого миозита, фиброз, дегенерация, воспалительная инфильтрация мышечных волокон, утрата поперечной исчерченности. Электромиограмма при дерматомиозите фиксирует повышенную мышечную возбудимость, коротковолновые полифазовые изменения, фибриллярные колебания в покое. На рентгенограммах мягких тканей видны участки кальцификации; при рентгенографии легких определяется увеличение размеров сердца, кальцинаты плевры, интерстициальный фиброз легочной ткани. В костях выявляется умеренно выраженный остеопороз.
Лечение дерматомиозита
При поражении дыхательной мускулатуры и нёбных мышц необходимо обеспечение функций адекватного дыхания и глотания. Для подавления воспалительных явлений при дерматомиозите применяются кортикостероиды (преднизолон) под контролем сывороточных ферментов крови и клинического состояния пациента. В ходе лечения подбирается оптимальная дозировка кортикостероидов, прием препаратов производится длительно (1-2 года). Возможно проведение стероидной пульс-терапии. Противовоспалительная схема при дерматомиозите может дополняться назначением салицилатов.
В случае неэффективности кортикостероидной терапии дерматомиозита назначаются иммуносупрессоры цитостатического действия (метотрексат, циклоспорин, азатиоприн). Для контроля кожных проявлений дерматомиозита используются производные 4-аминохинолина (гидроксихлорохин); для нормализации мышечных функций – инъекции неостигмина, АТФ, кокарбоксилазы, витаминов группы B. В терапии дерматомиозитов применяется внутривенное введение иммуноглобулина, сеансы лимфоцитафереза и плазмафереза. В целях профилактики мышечных контрактур назначается комплекс ЛФК.
Прогноз и профилактика дерматомиозита
При запущенном течении дерматомиозита летальность в первые 2 года развития заболевания достигает 40%, главным образом, вследствие поражения дыхательной мускулатуры и желудочно-кишечных кровотечений. При тяжелом затяжном характере дерматомиозита развиваются контрактуры и деформации конечностей, приводящие к инвалидности. Своевременная интенсивная кортикостероидная терапия подавляет активность заболевания и существенно улучшает долгосрочный прогноз.
Мероприятий, предупреждающих развитие дерматомиозита, не разработано. К числу мер вторичной профилактики дерматомиозита относятся диспансерный контроль ревматолога, поддерживающая терапия кортикостероидами, снижение реактивной гиперчувствительности организма, санирование очаговой инфекции.
Дерматомиозит
Что такое дерматомиозит?
Дерматомиозит (ДМ и другие названия этой болезни: болезнь Вагнера, болезнь Вагнера-Унферрихта-Хеппа, лиловая болезнь) — это воспалительное заболевание мышц (миозит), кожи и кровеносных сосудов, которое поражает около 3 из 1 миллиона человек в год. Причина неизвестна. Первичные симптомы дерматомиозита включают мышечную слабость и кожную сыпь.
Затронуты все возрастные и этнические группы. Большинство случаев заболевания начинаются у детей в возрасте от 5 до 10 лет и у взрослых в возрасте от 40 до 50 лет. Женщины (и девочки) страдают примерно в два раза чаще, чем мужчины (и мальчики).
У пациентов с дерматомиозитом развивается слабость в больших мышцах вокруг шеи, плеч и бедер. Это вызывает трудности при подъеме по лестнице, вставании со стула или с постели, расчесывании волос. Большинство пациентов испытывают слабые боли в мышцах, что отличает их от пациентов с другими формами мышечных заболеваний.
Многие пациенты с другими заболеваниями также жалуются на слабость; однако, когда их тщательно опрашивают, в действительности, у них просто обнаруживается усталость, затрудненное дыхание или депрессия, но реально они не страдают от мышечной слабости.
Причины дерматомиозита
Болезнь Вагнера относится к группе заболеваний или нарушений мышц, называемых воспалительными миопатиями.
Причина большинства воспалительных миопатий неизвестна; однако ведущая теория заключается в том, что иммунная система организма ошибочно начинает атаковать мышечные клетки, кровеносные сосуды кожи и мышц, вызывая повреждения, сыпь и слабость.
Иногда дерматомиозит связан с раком и может быть признаком развития некоторых видов рака, таких как рак легких, молочной железы, яичников, простаты и толстой кишки. Она также может быть связано с другими заболеваниями иммунитета, такими как, например, склеродермия и смешанное заболевание соединительной ткани.
Основные симптомы и осложнения
Пациенты с дерматомиозитом имеют различные симптомы. Они варьируются от легкой мышечной слабости, например, трудности с подъемом со стула или с переворачиванием в постели, до тяжелых симптомов, включая глубокую слабость или затрудненное глотание. У пациентов также могут появиться сыпь или кожные изменения — от легкого покраснения до более серьезного образования язвы (см. фото).
Симптомы дерматомиозита могут включать:
- мышечную слабость, особенно в лопаточной, тазовой и шейной областях, симметрично и с постепенным ухудшением;
- появление красных пятен или небольших комков на коже, особенно в суставах пальцев, локтей и коленей, называется симптом или папулой Готтрона;
- пурпурные пятна на верхних веках, называемые гелиотропом (см. фото выше);
- боль и отек суставов;
- лихорадку;
- усталость;
- затруднение глотания;
- боль в животе;
- рвоту;
- потерю веса.
Как правило, люди с этим заболеванием могут испытывать трудности в выполнении повседневных дел, таких как расчесывание волос, ходьба, подъем по лестнице или вставание со стула. Кроме того, кожные симптомы могут ухудшиться с пребыванием на солнце.
В более тяжелых случаях, или когда дерматомиозит появляется в сочетании с другими аутоиммунными заболеваниями, могут поражаться другие органы, такие как сердце, легкие или почки, что влияет на его функционирование и вызывает серьезные осложнения.
Когда обращаться к врачу?
Начало без причинных мышечных болей с сопутствующим появлением красно-фиолетовых пятен на коже должны побудить заинтересованного человека немедленно обратиться к врачу для выяснения ситуации.
Осложнения
Когда разрушение мышц и склеродермия влияют на внутренние органы (пищевод, легкие, сердце и т. д.), пациент, страдающий дерматомиозитом, подвергается осложениям, так как подвергается:
- Трудности с глотанием (дисфагия), за которыми следуют проблемы с питанием и так называемая аспирационная пневмония. Все эти трудности возникают в результате изменения гладкой мускулатуры пищеварительной системы (особенно первых трактов). Возникающие в результате проблемы с питанием приводят к внезапному снижению массы тела и серьезному недоеданию.
Примечание: пневмония — это воспаление легких, вызванное попаданием пищи, слюны или носовых выделений в бронхиальное дерево. Типичными симптомами являются: кашель, жар, головная боль, одышка, одышка и общее недомогание.
- Дыхательные проблемы . Когда задействованы межреберные мышцы, которые позволяют дышать, и когда склеродермия поражает дыхательные пути, люди с дерматомиозитом дышать с большим трудом.
- Сердечные проблемы. Из-за воспаления сердечной мышцы (то есть миокарда) могут возникнуть аритмии различных видов и сердечная недостаточность.
Кроме того, особенно среди молодых пациентов, могут происходить необычные накопления кальция в коже и мышцах (кальциноз).
Диагностика
Некоторые аспекты истории и клинического обследования заслуживают особого внимания, поскольку они позволяют проводить дифференциальную диагностику с другими заболеваниями, а также с наличием сопутствующих заболеваний. Кроме того, они имеют прогностическое и терапевтическое значение.
Диагноз дерматомиозит ставится путем оценки симптомов заболевания, физической оценки и обследований, таких как биопсия мышц, электромиография или анализа крови, чтобы обнаружить присутствие веществ, которые указывают на разрушение мышц, таких как CPK, DHL или AST, для примера.
Может быть продуцирование аутоантител, таких как миозит-специфические антитела (MSAs), например, анти-RNP или анти-MJ. которые можно найти в больших количествах в анализах крови.
Для подтверждения диагноза врачу также необходимо дифференцировать симптомы дерматомиозита от других заболеваний, которые вызывают схожие признаки, такие как полимиозит или миозит с включенными тельцами, которые также являются воспалительными заболеваниями мышц.
Другими заболеваниями, которые следует учитывать, являются миофасцит, некротический миозит, ревматическая полимиалгия или воспаления, вызванные лекарствами, такими как, например, клофибрат, симвастатин или амфотерицин.
Лечение дерматомиозита
Лечение дерматомиозита проводится в соответствии с симптомами, представленными пациентами, но в большинстве случаев включает использование:
- Кортикостероидов, таких как преднизон, потому что они уменьшают воспаление в организме;
- Иммунодепрессантов, таких как метотрексат, азатиоприн, микофенолат или циклофосфамид, для снижения реакции иммунной системы;
- Других средств, таких как гидроксихлорохин, полезен для снятия дерматологических симптомов, таких как, например, чувствительность к свету.
Эти средства обычно принимаются в больших дозах в течение длительных периодов времени и имеют эффект уменьшения воспалительного процесса и уменьшения симптомов заболевания. Когда эти средства не работают, другим вариантом терапии является введение иммуноглобулина человека.
Также возможно проводить сеансы физиотерапии с реабилитационными упражнениями, которые помогают облегчить симптомы и предотвратить контрактуры и ретракции. Фотозащита с помощью солнцезащитных средств также показана для предотвращения ухудшения состояния кожи.
Когда дерматомиозит связан с раком, наиболее подходящим лечением является лечение рака, часто вызывающее облегчение признаков и симптомов заболевания.
Рекомендации
Дерматомиозит ослабляет кожу, особенно участки, пораженные сыпью. Поэтому врачи рекомендуют не подвергать себя слишком сильному воздействию солнца или делать это только после принятия необходимых мер предосторожности (защитный солнцезащитный крем, соответствующая одежда и т. д.), поскольку ультрафиолетовые лучи могут еще больше ухудшить ситуацию.
Кроме того, рекомендуется:
- Обратится к врачу за любой информацией, касающейся дерматомиозита и возможных сопутствующих заболеваний.
- Сохранять активность, чтобы тонизировать мышцы тела.
- В случае сильной усталости отдохните и дайте телу восстановить силы.
- Если признаки или симптомы когда-либо встречались раньше, немедленно свяжитесь с врачом.
- Если у вас депрессия из-за болезни, доверьтесь друзьям и родственникам. На самом деле, закрытость и уход в себя только навредит терапии.
Прогноз
Когда-то, когда существующие сейчас методы лечения еще не существовали, прогноз был отрицательным, а 5-летняя выживаемость от появления симптомов была очень низкой.
Однако сегодня, благодаря достижениям в области медицины, прогноз значительно улучшился, и показатели выживаемости через 5 и 10 лет от начала дерматомиозита составляют соответственно 70% и 57% (по оценкам на 2012 г.).