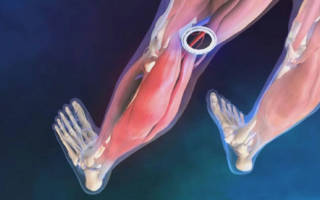
Окклюзия артерий нижних конечностей
Симптомы и лечение окклюзии артерий нижних конечностей
Окклюзия артерий нижних конечностей является серьезным заболеванием, требующим обязательного лечения. Недуг сопровождается сосудистой непроходимостью и образованием тромбов. Отсутствие лечения данной болезни может привести к ограничению подвижности, развитию инвалидности и даже к ампутации ноги.
Общие сведения
Окклюзия сосудов нижних конечностей встречается довольно часто. Патология сопровождается такими неприятными симптомами, как болевой синдром, язвенные поражения кожных покровов и нарушение кровообращения. Подобные проблемы возникают вследствие закупорки сосудов.
Болезнь может быть приобретенной или врожденной. Среди основных причин развития окклюзии артерий нижних конечностей стоит выделить следующее:
- Атеросклеротические поражения ног.
- Воспалительные процессы в организме (специфические или неспецифические).
- Травмирование нижних конечностей, сопровождаемое нарушением естественного тока крови.
- Тромбоз.
- Аномалии магистральных артерий.
- Вредные привычки.
- Тромбоэмболия.
- Ожирение.
- Гипертония.
- Ишемическая болезнь.
- Малоподвижный образ жизни, сидячая работа, отсутствие физических нагрузок.
- Сахарный диабет.
- Спазм сосудов.
- Лейкоз.
- Частые стрессы.
- Наследственная предрасположенность.
- Внутренние инфекции.
- Обморожение ног.
Чаще всего окклюзия поражает мелкие артерии. Однако в некоторых случаях может возникнуть непроходимость крупных и средних сосудов.
Разновидности заболевания
В медицине, окклюзию сосудов нижних конечностей принято разделять на следующие виды:
- Эмболия – закупорка сосудов, которая возникает в результате скопления гноя и образования тромбов. Происходит вследствие поражения сосудистой системы инфекционными заболеваниями, сопровождаемыми воспалительным процессом.
- Воздушная эмболия – сосудистая непроходимость, которая является следствием попадания пузырьков воздуха. Такое может возникнуть из-за неправильно сделанного укола или вливания крови в вены. Кроме этого, причиной образования пузырьков может стать травма легких или некоторые тяжелые недуги.
- Артериальная эмболия развивается вследствие серьезного патологического заболевания сердечно-сосудистой системы. Она появляется в результате действия активных тромбов, движущихся прямо от сердца.
- Жировая эмболия. Она может появиться в результате ожирения или нарушения обменных процессов в организме. При появлении данной болезни артерии закупориваются жировой тканью.
Стадии развития окклюзии нижних конечностей
Окклюзия артерий ног может быть острой или хронической. При острой форме различают следующие симптомы:
- При нагрузках на ноги появляется болевой синдром.
- Ощущается «холод» в нижних конечностях и боль. Данные симптомы носят регулярный характер.
- Возникают серьезные ограничения в подвижности ног. Болевой синдром присутствует постоянно.
- Развитие гангрены.
При хронической форме окклюзии артерий нижних конечностей можно наблюдать следующие симптомы:
- Непродолжительные боли в икрах и стопах, выпадение волос на ногах.
- Болевой синдром возникает чаще и продолжительнее. Возникает зуд, усталость ног, нагноение в области пальцев и грибок ногтевой пластины.
- Появление язвы на нижних конечностях, ограничения в нормальном движении. Болевой синдром ярко выражен, особенно в ночное время.
- Развитие гангрены.
Избежать гангрены и ампутацию конечностей можно, если своевременно обратиться за лечением к врачу и придерживаться всех его предписаний. Окклюзия сосудов нижних конечностей не развивается неожиданно, так как для накапливания и разрастания тромбов требуется время. Процесс сопровождается различными формами и характерными для них признаками, описанными выше. Лечению лучше всего поддается первая и вторая стадия развития заболевания.
Когда нужно обращаться к врачу
При появлении нижеследующих симптомов необходимо обратиться к специалисту для прохождения диагностических исследований:
- При минимальных физических нагрузках появляются периодичные боли в ногах, что мешает их нормальному функционированию.
- Чувство холода в ногах, которое не пропадает даже в летнее время.
- Парестезия: появление «коликов», «мурашек» и чувства онемения.
- Отсутствие пульса в зоне расположения артерии.
- Гнойничковые воспаления, возникающие на поверхности кожных покровов.
- Грибок стопы.
- Ограниченность в движении суставов (плохо сгибаются или разгибаются).
- Бледность кожи в зоне поражения.
При обращении с вышеназванными симптомами к врачу он в первую очередь проводит визуальный осмотр ног. При подозрении на окклюзию артерий нижних конечностей специалист назначает следующие виды диагностические исследования:
- Аортографию – инновационная методика, которая заключается в подаче контрастирующего вещества в полость сосуда и одновременное проведение рентгенологических снимков.
- Артериографию – одну из основных разновидностей ангиографии, которая осуществляется при помощи контрастного вещества и специального медицинского оборудования.
- Дуплексное сканирование – эхографию с цветным кодированием и спектральным допплеровским анализом.
Благодаря вышеназванным методам инструментальной диагностики можно определить степень поражения артерий нижних конечностей.
Кроме того, врач может назначить лодыжечно-плечевой индекс. Такая процедура позволяет оценить ток крови и выявить все имеющиеся в данном процессе нарушения.
Способы лечения
В зависимости от вида и стадии окклюзии артерий нижних конечностей врач подбирает наиболее эффективный метод лечения. Стоит обратить внимание, что курс терапии может длиться достаточно долго, пока сосуды полностью не освободятся от тромбов.
Для устранения начальных стадий окклюзии артерий нижних конечностей используют инъекции, специальные лекарства и таблетки. Их назначает квалифицированный врач. Прием медицинских препаратов осуществляется строго под наблюдением специалиста.
На первой и второй стадиях развития недуга врач прописывает тромболитики и спазмолитики. При лечении начальной стадии окклюзии хороший эффект дают физиотерапевтические процедуры. В случае появления язв на ногах доктор назначает специальные мази и таблетки.
Если окклюзия протекает в тяжелой стадии, в данном случае необходимо хирургическое вмешательство. При возможности сохранить конечность проводится удаление тромба, процедура шунтирования или протезирование сосудов, что позволяет восстановить нормальный ток крови в нижних конечностях. В ином случае врач удаляет пораженную гангреной ногу.
Необходимо запомнить, что лечить окклюзию артерий нижних конечностей нужно своевременно. При этом не должно быть никакого самостоятельного вмешательства. Диагностику и лечение должен проводить опытный и квалифицированный врач.
Стоит ли доверять народной медицине
Для лечения окклюзии нижних конечностей не помешает воспользоваться методами народной медицины. Однако следует помнить, что народные средства могут рассматриваться лишь как дополнение к основным лечебным процедурам.
Перед тем как использовать те или иные средства, следует обязательно обратиться за консультацией к врачу, так как большинство из них имею противопоказания. Последствия самолечения могут быть серьезными и необратимыми.
Профилактика
Для предупреждения развития окклюзии артерий нижних конечностей нужно придерживаться следующих важных рекомендаций:
- Вести здоровый образ жизни, нормализовать питание и избавиться от вредных привычек.
- Обогатить свой ежедневный рацион растительной клетчаткой.
- В достаточном количестве обеспечить себе физические нагрузки.
- Поддерживать нормальный вес.
- Свести к минимуму стрессовые ситуации.
- Контролировать уровень артериального давления.
Окклюзия является серьезным заболеванием, которое нередко приводит к опасным последствиям. Для того чтобы избежать их, нужно вовремя обратиться к врачу и пройти необходимый курс лечения.
Окклюзия артерий ног и ее лечение
Нарушения проходимости сосудов и заболевания, связанные с ними, могут привести к тяжелым последствиям и даже инвалидности. Заболевания органов и систем кроветворения принимают все более тяжелые формы и встречаются очень часто. Окклюзия артерий проявляется резким, острым нарушением кровоснабжения. Это происходит в результате закупорки сосуда и распространения патологического процесса, вызванного тромбообразованием или травматическим воздействием.
Окклюзия и ее причины
Мы выяснили, что окклюзия происходит вследствие закупорки сосуда. Какие же факторы могут вызвать эту самую закупорку?
Причины возникновения патологического процесса обусловлены видами поражения:
- Сосуд поражается инфекционным воспалительным процессом. Вследствие чего возникает его закупорка посредством гнойных скоплений и тромбов. Этот вид окклюзии нижних конечностей называется эмболией.
- Закупорка сосуда пузырьками воздуха является серьезным осложнением при неграмотной постановке системы внутривенного вливания и внутривенного укола. Это же осложнение может развиться вследствие тяжелых заболеваний и травм легких. Оно называется воздушная эмболия.
- При патологических заболеваниях сердца может развиться артериальная эмболия. Она характеризуется закупоркой сосуда тромбами, идущими прямо от сердца. В ряде случаев они образуются в его клапанах.
- Вследствие травм, при нарушении обмена веществ и ожирении может развиться жировая эмболия. В этом случае сосуд закупоривается тромбом, состоящим из жировой ткани.
Закупорка сосудов может возникать на фоне следующих заболеваний:
- тромбоэмболия (более 90% случаев окклюзии возникают на ее фоне);
- инфаркт миокарда;
- порок сердца;
- ишемическая болезнь;
- гипертония и аритмия;
- атеросклероз;
- аневризмы сердца;
- послеоперационный период на артериях;
- спазм сосудов;
- травмы, связанные с электричеством;
- лейкоз;
- обморожение конечностей.
Процесс возникновения окклюзии
Вследствие спазма или механического воздействия образуется тромб, происходит закупорка сосуда. Этому способствует снижение скорости кровотока, нарушение свертываемости и патологическое изменение стенки сосуда.
Расстройства ишемического характера связаны с тем, что происходит нарушение обмена веществ, отмечается кислородное голодание и ацидоз. В результате этих реакций отмирают клеточные элементы, что вызывает отек и стойкое нарушение кровообмена.
Виды окклюзии
В зависимости от локализации патологического процесса выделяют следующие виды закупорки нижних конечностей:
- Поражение мелких артерий, в результате чего страдают стопы и голень. Это самый распространенный вид окклюзии.
- Непроходимость артерий крупного и среднего диаметра. Поражается подвздошная и бедренная часть нижних конечностей. Возникает такое заболевание, как окклюзия поверхностной бедренной артерии.
- Нередко встречается смешанный вид окклюзии, когда оба предыдущих типа существуют одновременно. Например, поражение подколенной артерии и голени.
Симптомы
Симптомы развиваются постепенно и обуславливают следующие стадии заболевания.
I стадия
Характеризуется бледностью кожных покровов и похолоданием конечностей. При длительной ходьбе возникает усталость ног в области икроножных мышц.
II стадия
А-отмечается боль сжимающего и нарастающего характера при ходьбе на короткие дистанции. Характерными признаками является скованность и незначительная хромота.
Б-боли носят острый характер, не позволяют ходить на большие расстояния. Хромота нарастает.
III стадия
Боли носят ярко выраженных характер. Острая боль не утихает в состоянии покоя нижних конечностей.
IV стадия
Нарушения целостности кожных покровов, выражающиеся в трофических изменениях. На пораженных конечностях образуются гангрены и язвы.
Диагностика
Диагностика окклюзии артерий нижних конечностей основана на ряде следующих процедур:
- Осмотр конечностей сосудистым хирургом. Визуально можно увидеть сухость и истончение кожных покровов, отеки и припухлости.
- Сканирование артерий. Этот метод позволяет обнаружить место закупорки сосуда.
- Лодыжечно-плечевой индекс. Это исследование, во время которого оценивается кровоток конечностей.
- МСКТ-ангиография. Применяется как дополнительный метод при неинформативности остальных.
- Ангиография с помощью рентгена и контрастного вещества.
Лечение
Лечение осуществляется сосудистым хирургом и проводится в зависимости от стадии заболевания.
I стадия заболевания лечится консервативно. Для этого применяют следующий ряд препаратов:
- тромболитики;
- спазмолитики;
- фибринолитические препараты.
Часто назначаются физиотерапевтические процедуры, которые имеют положительный эффект. Это магнитотерапия, баротерапия и другие. Плазмоферез также доказал свою эффективность.
II стадия требует оперативного вмешательства, что включает:
- тромбэктомию (иссечение тромба);
- шунтирование;
- протезирование сосуда.
Эти манипуляции позволяют восстановить нормальный кровоток в нижних конечностях.
III стадия включает экстренное хирургическое вмешательство, составляющее:
- тромбоэктомию;
- шунтирование;
- фасциотомию;
- некрэктомию;
- щадящую ампутацию.
IV стадия предполагает исключительно ампутацию конечности, так как вмешательство на сосудистом уровне может привести к осложнениям и летальному исходу.
Профилактика
Профилактика включает следующий комплекс мероприятий:
- Контроль уровня артериального давления. Своевременное лечение гипертонии.
- Режим питания должен исключать жирные и жареные блюда и быть обогащен растительной клетчаткой.
- Умеренные физические нагрузки, снижение избыточной массы тела.
- Исключается табакокурение и употребление спиртных напитков.
- Свести к минимуму стрессовые ситуации.
При малейших признаках окклюзии нижних конечностей необходимо обследоваться у сосудистого хирурга. Тяжелых последствий можно избежать, если обратиться к специалисту вовремя.
Как лечить окклюзию артерий (непроходимость сосудов) нижних конечностей
Окклюзия артерий нижних конечностей является достаточно распространенным заболеванием. Эта патология поражает сосуды ног, но представляет опасность для всего организма человека.
Причины
Существуют причины, которые вызывают окклюзию сосудов нижних конечностей:
- Эмболия — перекрытие просвета вен тромбами, которые попали к месту закупорки посредством кровотока. Эмболия образуется в зоне разветвления сосудов небольшой толщины.
- Тромбоз. Если патология вызвана тромбозом, то она развивается постепенно. Тромб находится на сосудистой стенке и постепенно увеличивается, закрывая просвет между стенками сосудов.
- Аневризма. Сосуды расширяются и удлиняются, нарушается кровоток и развивается окклюзия.
- Травма вызывает нарушение сосуда, перекрытие его просвета или сдавливание, что вызывает эмболию или тромбоз, а впоследствии окклюзию.
Виды и признаки болезни
Окклюзия нижних конечностей может возникнуть в любой области ног, при этом перекрывается просвет крупных и мелких сосудов.
Существуют такие виды заболевания:
- Непроходимость крупных артерий, которая нарушает кровоток бедренных участков.
- Закупорка мелких артерий, которые обеспечивают кровью стопы и голень.
- Смешанная закупорка сразу мелких и крупных сосудов.
В зависимости от того, какие факторы вызвали развитие болезни, выделяют такие ее типы:
- Артериальная. Тромб появляется в крупных артериях или на клапанах сердца, а затем переносится движением крови в нижние системы организма.
- Воздушная. Просвет сосуда закрывает воздух, что может произойти вследствие травмы легких.
- Жировая. После перелома кости частичка жира перекрывает сосуд.
Непроходимость артерий бывает острой формы и хронической:
- Острая окклюзия развивается при закупорке сосуда тромбом, имеет быстрое течение.
- Хроническая окклюзия развивается медленно, ее симптомы зависят от образования холестериновых бляшек на стенках артерий и постепенного уменьшения просвета сосуда.
Начальным симптомом патологии является хромота. Быстрая ходьба вызывает боль, поэтому больной, щадя ногу, начинает прихрамывать. После отдыха боль проходит. Но постепенно болезнь прогрессирует, боли возникают все чаще.
У больного развиваются такие симптомы:
- Постоянная боль, которая усиливается от небольшой нагрузки.
- Кожа на пораженном участке бледнеет и становится холодной, затем приобретает синюшный цвет.
- Пульсация артерий в месте закупорки отсутствует.
- Снижается чувствительность, возникает онемение ног.
- Развивается паралич ног.
После закупорки сосуда через несколько часов происходит некроз тканей в месте окклюзии, может появиться гангрена. Это необратимый процесс, который может привести к ампутации конечности. Поэтому, если у человека появились симптомы окклюзии, он должен срочно обратиться к врачу.
Диагностика
Диагностика на начальном этапе заболевания поможет своевременно назначить лечение, оно будет несложным. Если у человека появилась усталость при ходьбе или имеются болезни, которые включают человека в группу риска, ему необходимо обратиться к врачу для обследования. Врач делает осмотр, выясняет, не ухудшилось ли кровоснабжение нижних конечностей.
- визуальный осмотр;
- поиск пульсации сосуда;
- томографию;
- осциллограмму, которая позволит определить наличие болезни.
Также врач может назначить больному артериографию, которая определит картину болезни, точное место поражения сосудов. При этом в сосуды вводят контрастное вещество. Своевременная диагностика позволяет избежать прогрессирования болезни и предотвратить осложнения.
Методы лечения
Лечение непроходимости сосудов проводится при помощи лекарственных средств. Первая стадия заболевания лечится консервативно при помощи медикаментов.
Вторая стадия болезни и последующие лечатся при помощи хирургической операции.
Консервативное
Прежде чем лечить закупорки на ногах, проводят обследование больного и подтверждают диагноз. Затем назначают лечение. В начале болезни терапия консервативная, она может проводиться дома. Больному назначают различные группы лекарств:
- Антикоагулянты, которые снижают вязкость крови:
- Аспирин;
- Кардиомагнил.
- Спазмолитические средства:
- Спазмол;
- Но-Шпа.
- Фибринолитики, которые разрушают и устраняют тромбы:
- Актилаза;
- Проурокиназа.
- Обезболивающие препараты:
- Кетанол;
- Баралгин.
- Сердечные гликозиды:
- Дигоксин;
- Коргликон.
Применяют средства, которые улучшают сердечные сокращения, такие как Новокаинамид. Для местной терапии используется Гепариновая мазь. Больным рекомендуют витаминные комплексы и физиотерапевтическое лечение. Электрофорез способствует быстрому проникновению лекарственных веществ к области поражения. Пациентам назначают магнитотерапию, которая позволяет снять боль, нормализует кровообращение, улучшает снабжение крови кислородом.
Операция
Больным на второй стадии заболевания назначают хирургическую операцию:
- стентирование;
- шунтирование;
- иссечение тромба;
- протезирование.
Операция предназначена для того, чтобы восстановить кровообращение. При шунтировании к пораженному участку сосуда подводят шунт и восстанавливают кровоток. При помощи тромбоэктомии удаляют тромб из артерии. На 3 стадии болезни пациентам назначают некрэктомию, то есть ампутацию некротизированных тканей, а также фасциотамию, когда снижают давление на мышцу путем рассечения фасции.
На 4 стадии болезни проводят более радикальное лечение. Если у больного развилась гангрена, то ногу ампутируют.
Если не провести ампутацию, то заражение крови может привести к смерти пациента. При начальных симптомах расстройства кровообращения ног нужно обратиться к врачу. Запущенное заболевание несет много осложнений, в том числе чревато смертельным исходом.
Народная медицина
На стадии выздоровления после консультации с врачом можно применять народные рецепты. Пациенты пьют отвары лекарственных трав и делают ванны.
Для внутреннего применения можно использовать такой рецепт: взять боярышник и шиповник по 1 ст. л., добавить 1 ч. л. измельченных листьев брусники и бессмертника. Насыпать состав в термос и залить кипятком. Настаивать 3 часа. Пить в течение дня. Чай очищает сосуды от холестериновых бляшек.
Больным назначают отвар корня валерианы внутрь и в качестве компрессов. Можно приготовить сбор из плодов боярышника, земляники, рябины. 2 ложки ягод заливают 400 г кипятка. Заваривают полчаса. Выпивают в течение дня за 4 приема.
Можно приготовить настой цветов каштана, фенхеля, горицвета и мелиссы. 1 ст. л. смеси трав заваривают стаканом кипятка. Лекарство выпивают за день. Курс лечения — неделя, после этого делают перерыв и снова повторяют курс.
Для лечения применяют грецкие орехи, листья крапивы и чеснок:
- Ванна из листьев крапивы улучшит кровообращение. 4 ст. л. крапивы заливают 1 л кипятка. Добавляют настой в ванну. Процедуру проводят 20 минут.
- Принимают чесночный настой. Надо измельчить 50 г чеснока, залить стаканом водки, настаивать 2 недели в темном месте. 10 капель настоя разводят в 100 г кипяченой воды, пьют 3 раза в сутки.
- Для настойки 1 кг очищенных грецких орехов кладут в 3-литровый баллон. Заливают жидким медом, накрывают целлофаном. Происходит брожение. Банку закрывают железной крышкой и ставят на холод на 3 месяца. Потом сливают жидкость, добавляют 30 г пчелиной пыльцы. В течение месяца надо ежедневно употреблять по 1 ч. л. этого средства. Потом делают перерыв на 2 недели и повторяют курс.
Профилактика
Чтобы предотвратить развитие окклюзии нижних конечностей, нужно выполнять правила, которые предотвращают развитие непроходимости сосудов, оказывают положительное влияние на весь организм. Необходимо:
- отказаться от спиртных напитков и курения;
- избавиться от лишнего веса;
- соблюдать диету;
- выполнять физические упражнения;
- делать утренние пробежки;
- нормализовать артериальное давление.
Пациентам старше 45 лет надо вести здоровый образ жизни, своевременно диагностировать и лечить атеросклероз, полезно регулярное лечение в санатории.