Перикардиальные выпоты при онкологических заболеваниях
Перикардиальные выпоты при онкологических заболеваниях
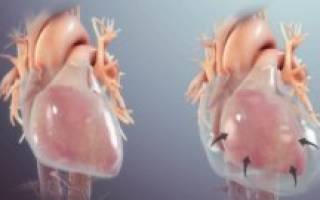
Перикардиальный выпот — это накопление жидкости в перикарде (околосердечной сумке), представляющий собой мешок, который отгораживает сердце от других органов грудной клетки. Жидкость в перикардиальной полости может накапливаться медленно (хронический перикардиальный выпот), что в большинстве случаев проявляется малозаметной симптоматикой, но возможны варианты ее бурного накопления (острый перикардиальный выпот), когда возникает опасное для жизни состояния, требующие неотложной медицинской помощи. Скопившийся большой объем жидкости в околосердечной сумке давит на сердце, оно перестает нормально сокращаться — это состояние называется тампонадой сердца.
Перикардиальный выпот («жидкость вокруг сердца») — это патологическое накопление жидкости в полости перикарда. Накопление лишней жидкости в полости перикарда приводит к повышению внутриперикардиального давления, которое давит на сердце снаружи, не позволяет ему нормально работать.
Чрезмерное накопление перикардиальной жидкости может возникать при многих заболеваниях (некоторые из них перечислены ниже), но наиболее часто перикардиальный выпот наблюдается у людей с раком легких. На онкозаболевания приходится 21% всех случаев выявляемых перикардиальных выпотов. Порой накопление жидкости в перикарде является первым симптомом рака. Появление перикардиальной выпота у онкобольных — плохой прогностический признак. Ранняя диагностика способствует своевременному оказанию паллиативной помощи, что существенно снижает уровень смертности.
Симптомы
Если выпот в перикарде небольшой и жидкость накапливается медленно, то узнать, что у пациента перикардиальный выпот можно только по результатам рентгенологического исследования или компьютерной томографии. Но если объем жидкости большой и она быстро накапливается, то может появиться следующее симптоматика:
- Одышка (особенно лежа).
- Головокружение.
- Боль в грудной клетке.
- Ускорение сердечного ритма (поскольку сердце сдавлено, оно не может перекачать необходимое количество крови, чтобы это компенсировать учащаются сердечные сокращения).
К сожалению, перикардиальный выпот имитирует симптомы заболеваний, при которых часто встречается (например, рак легкого), что приводит к запозданию постановки диагноза.
Причины
Массивный перикардиальный выпот
Существует множество причин накопления жидкости в околосердечной сумке, некоторые из них перечислены ниже:
- Инфекционные заболевания.
- Аутоиммунные заболевания (например, перикардиальный выпот часто встречаются при ревматоидном артрите).
- Онкопатология (как метастатическое поражение перикарда, так и его первичные опухоли).
- Почечная недостаточность.
- Воспаление (включая перикардит)
- Торакальная хирургия.
- Инфаркт миокарда.
- Медикаменты.
Следующие препараты могут вызвать перикардит (воспаление перикарда), который, как правило, сопровождается накоплением жидкости вокруг сердца:
- Химиотерапевтические препараты: адриамицин (доксорубицин) и цитоксан (циклофосфамид).
- Противотуберкулезный препарат изониазид.
- Противосудорожное средство дилантин (фенитоин)
- Препарат Rogaine (миноксидил), который используется при облысении у мужчин и для лечения гипертонии.
Перикардиальные выпоты при раке
Течение любого онкозаболевания может осложниться накоплением жидкости в перикардиальной полости, порой это может быть первый признак рака. Чаще всего перикардиальный выпот встречается при раке легких, молочной железы или лимфоме. Примерно у половины пациентов, проходящих лучевую терапию по поводу рака легких, развивается та или иная степень инфузии перикардиальной жидкости.
Диагностика
Диагностика перикардиального выпота начинается с тщательного сбор анамнестических данных и физикального обследования.
Лабораторные анализы
Назначение только лабораторных методов исследования не позволяет диагностировать выпот в перикарде, но они бывают полезны при определении причины скопления жидкости.
Методы инструментальной диагностики
На КТ видно скопление жидкости вокруг сердца
В общем, с помощью только рентгенологического метода исследования невозможно установить окончательный диагноз. На рентгенограмме грудной клетки рентгенолог может увидеть увеличенную сердечную тень, сглаживание сердечного контура и изменение формы сердца. Иногда назначаются компьютерная томография и магнитно-резонансная томография, их совместное использование с эхокардиографией полезно при выявлении выпота локализованного на передней поверхности сердца, а также при наличии очаговых скоплений жидкости.
Ультразвуковое исследование сердца
Эхокардиография, или УЗИ сердца, является методом выбора при диагностике перикардиальных выпотов. Существует несколько вариантов этой методики, они помогают оценить количество скопившейся жидкости в полости перикарда и выраженность угнетения сократительной функции сердца.
Лечение
Лечение перикардиальных выпотов проводится в двух направлениях. Во-первых, удаляется жидкость из полости перикарда, если она мешает сердцу выполнять свою функцию. Во-вторых, проводят лечение, направленное на устранение причины, приведшей к появлению перикардиального выпота.
Лечение основной причины
При инфекционных заболеваниях необходимы антибиотики или противовирусные препараты. При аутоиммунных процессах используются противовоспалительные препараты или глюкокортикоиды. Если причиной выпота является лекарственное средство, то его прием прекращают и по возможности используют альтернативные медикаменты. При онкологии лечение будет зависеть от степени распространения рака. (см. Ниже).
Варианты лечения перикардиального выпота
Существуют следующие варианты устранения жидкости из полости перикарда:
- Перикардиоцентез: процедура предусматривает введение иглы в перикардиальный мешок, обычно это проводится под ультразвуковым контролем, и удаление жидкости.
- Установка шунта (перикардиальная жидкость эвакуируется через шунт в брюшную полость).
- Баллонная перикардиотомия.
- Перикардэктомия (удаление перикарда): может выполняться эндоскопически (торакоскопическая операция) или с помощью открытой операции (при выполнении значительно более травматичных торакотомии и стернотомии).
Если причина перикардиального выпота доброкачественная (например, инфекционные заболевания), то прогноз, как правило, после выполнения процедуры хороший. При онкологическом заболевании, учитывая причину развития перикардиального выпота, независимо от выбранного способа его удаления — прогноз плохой.
Лечение онкозаболевания
Лечение в основном зависит от распространенности процесса и от вида опухоли. В некоторых случаях химиотерапия и лучевая терапия помогают справиться с метастатическим выпотом в полости перикарда, что позволяет успешно удалить первичную опухоль. Однако в большинстве случаев метастатический перикардиальный выпот сочетается с другими областями метастазирования рака, и поэтому лечение носит паллиативный характер: проводится с целью улучшения качества жизни пациента и не направлена на полное устранение онкопатологии.
Прогноз
Прогноз при выявлении перикардиального выпота во многом определяет причина его образования. При инфекционных и аутоиммунных заболеваниях или почечной патологии, которые поддаются лечению, — прогноз обычно очень хороший.
Появление перикардиального выпота при раке лёгких считается плохим прогностическим признаком даже при очень небольших количествах жидкости.
Каждый третий пациент с метастатическим перикардитом умирает от тампонады сердца.
Патологическое накопление жидкости в полости перикарда может быть незначительным и непродолжительным при вирусных инфекциях, но у людей с онкозаболеванием появление перикардиального выпота — это плохой прогностический признак, он существенно ухудшает качество жизни. Тем не менее существует ряд методик, которые позволяют справиться с накоплением жидкости в перикардиальной полости, что устраняет тяжелую симптоматику, связанную с ним, и предотвращает серьезные осложнения.
Метастазы в перикард и миокард
I. ЭТИОЛОГИЯ И РАСПРОСТРАНЕННОСТЬ:
– Опухолевый перикардиальный выпот обычно развивается незадолго до смерти. На аутопсии метастазы в сердце или перикард обнаруживаются у 10-20% умерших от злокачественных опухолей. При этом в 75% случаев обнаруживаются метастазы в эпикард , которые в 35% случаев сочетаются с перикардиальным выпотом.
– Примерно 75% случаев опухолевого перикардиального выпота обусловлены раком легкого и раком молочной железы . Сердце также часто поражается при меланоме , лейкозах и лимфомах . Перикардиальный выпот (обычно незначительный) обнаруживается у 20% больных лимфогранулематозом на момент постановки диагноза.
– Большинство метастазов в сердце и перикард протекают бессимптомно, в двух третях случаев диагноз ставится на аутопсии. Прогноз зависит от опухоли.
– Метастазы в миокард проявляются нарушениями ритма сердца . В редких случаях метастазы становятся причиной разрыва миокарда, поражения клапанов сердца и эмболии.
III. ДИАГНОСТИКА. Перикардиальный выпот можно выявить по снижению сердечного выброса и венозному застою .
Жалобы. Нередко тампонада сердца развивается медленно, при этом возникают симптомы сердечной недостаточности .
– Снижение систолического АД в конце вдоха более чем на 10 мм рт. ст. ( парадоксальный пульс ).
Дифференциальный диагноз. Опухолевый перикардиальный выпот дифференцируют с синдромом верхней полой вены , лучевым перикардитом и перикардитом , обусловленными другими причинами, среди которых инфаркт миокарда , коллагенозы , острые и хронические инфекции , уремия , гипотиреоз , травма и лекарственные средства ( гидралазин , прокаинамид ).
– Рентгенография грудной клетки может выявить расширение тени сердца или округлую тень сердца.
– Данные ЭКГ обычно не специфичны. Полная электрическая альтернация (зубец Р, комплекс QRS, зубец Т) – почти патогномоничный для тампонады сердца признак. Альтернация только комплекса QRS встречается и при других поражениях сердца.
– ЭхоКГ позволяет обнаружить выпот объемом от 15 мл. Диастолическое спадение правых предсердия и желудочка – верный признак тампонады .
– Катетеризация правых отделов сердца – эталонный метод диагностики и наблюдения. Выравнивание давления в камерах сердца подтверждает тампонаду сердца.
– Перикардиоцентез. Через иглу в полость перикарда вводят тонкий катетер, который используют для пассивного дренирования с водяным затвором. Дренирование необходимо для предупреждения накопления выпота до постановки окончательного диагноза.
– Исследование перикардиального выпота. Опухолевый выпот обычно представляет собой экссудат, нередко геморрагический. Исследование выпота и интерпретация результатов проводятся также, как при плевральном выпоте . У больных, получавших лучевую терапию, цитологическое исследование затрудняется. Отрицательный результат цитологического исследования не исключает опухолевого выпота.
Перикардиоцентез и дренирование полости перикарда. В ряде случаев перикардиоцентез и кратковременное дренирование дают хорошие результаты даже без введения в полость перикарда противоопухолевых средств. Тяжелые осложнения перикардиоцентеза, выполненного из субксифоидального или левого парастернального доступа, возникают редко. К ним относятся повреждение сердца и коронарных артерий, других сосудов, печени и желудка, а также (очень редко) – шок. В редких случаях развиваются пневмоторакс и нарушения ритма сердца. Однако летальных исходов экстренной декомпрессии полости перикарда, проведенной под местной анестезией из субксифоидального доступа, неописано. При необходимости дренаж можно оставить на несколько суток, так как риск инфекции при этом не увеличивается. Дренаж можно удалить, когда станет выделяться менее 75-100 мл жидкости в час. У каждого больного решают вопрос о системной терапии.
Лучевая терапия используется при опухолях, чувствительных к облучению. Облучение в суммарной очаговой дозе 35 Гр. разделенной на фракции в течение 3-4 нед, эффективна в 60% случаев.
Склеротерапия. Для облитерации полости перикарда в нее вводят противоопухолевые средства или доксициклин . В результате склерозирования полости перикарда удается сократить образование перикардиального выпота у 50-75% больных. Дозы и метод введения препаратов такие же, как при плевродезе ( табл. 29.1 ). В связи с риском нарушений ритма сердца препараты в полость перикарда следует вводить под контролем ЭКГ, должен быть установлен венозный катетер. Описаны случаи констриктивного перикардита и рефрактерной сердечной недостаточности . Эффективность склеротерапии и формирования перикардиального окна не сравнивалась.
Перикардэктомия. Любая операция требует, чтобы больной какое-то время находился в больнице, и это время может составить значительную часть времени, которое ему осталось прожить. Перикардэктомия проводится при следующих условиях:
– перикардиальный выпот накапливается быстро и не устраняется консервативными методами;
– имеется лучевой констриктивный перикардит;
– ожидаемая продолжительность жизни составляет не менее 6 мес.
Субтотальная перикардэктомия (резекция перикарда, при которой оставляют лишь небольшой участок перикарда, прилегающий к задней поверхности сердца впереди от диафрагмальных нервов) – предпочтительное вмешательство у больных с большой ожидаемой продолжительностью жизни. Эта операция лучше создания плевроперикардиального шунта, так как шунт может быстро облитерироваться. Операцию можно проводить торакотомическим и торакоскопическим доступом. Эффективность – 90-95%.
Другие хирургические методы лечение:
– Чрескожная баллонная перикардиотомия успешна в 90% случаев и дает мало осложнений.
– Субксифоидальная перикардиотомия. При наблюдении в течение 6 мес метод безопасен и эффективен в 85% случаев.
Метастазы в миокард. Появление у больных с диссеминированными опухолями новых нарушений ритма сердца, которые не имеют видимых причин и не поддаются лечению, следует рассматривать как показание к лучевой терапии, особенно если опухолью затронуты средостение или перикард.