Водянка желчного пузыря это что: причины, лечение и что делать
Водянка желчного пузыря
- Поделиться:
Симптомы водянки желчного пузыря напрямую зависят от стадии заболевания и размеров водяночного пузыря.
При незначительных размерах водянки заболевание может на протяжении многих лет совершенно никак не проявлять себя.
Как только водяночный пузырь увеличивается в габаритах, в районе правого подреберья появляется неприятная тяжесть, также проявляются и другие признаки патологического процесса.
Чаще всего водянка желчного пузыря развивается медленными темпами, признаки появляются поэтапно.
Но иногда заболевание может развиваться стремительными темпами – в таких случаях симптоматика водянки проявляется уже на начальной стадии.
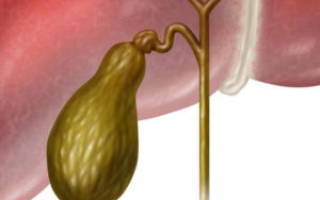
Что представляет собой водянка
Как известно, желчный пузырь — внутренний орган, который выполняет чрезвычайно важную функцию – он аккумулирует и выводит из организма желчь, вырабатываемую печенью. При нарушении процесса оттока желчи и начинается формирование водяночного пузыря.
Водянка желчного пузыря являет собой тяжелый патологический процесс, который может провоцировать закупорка желчевыводящих проток. Чаще всего причиной патологии становятся камни или онкологическое новообразование в полости органа.
В итоге патологического процесса просвет желчевыводящего протока сужается, развивается отек, он полностью или частично заполняется слизью и гнойным содержимым. Желчь перестает поступать в желчные протоки, что и провоцирует формирование водянки.
Стенки органа растягиваются, он увеличивается в габаритах, его нормальное функционирование нарушается.
Симптомы заболевания
Водянка желчного пузыря может возникать по разным причинам:
- Желчнокаменные болезни, которые приводят к закупорке протока.
- Врожденное аномальное строение внутреннего органа.
- Сдавливание извне.
- Формирование рубцовых структур в пузыре.
В ходе проведения многочисленных клинических исследований было установлено, что вероятность появления водянки желчного пузыря значительно возрастает при диагностировании воспаления хронического характера – то есть холецистита.
При легком течении болезни симптомы могут совершенно никак не проявляться. При прогрессировании болезни можно обнаружить признаки печеночной колики.
В случае увеличения водянки появляются и другие симптомы:
- Появление резких болезненных спазмов в области правой стороны, которые могут отдавать в правое плечо, лопатку.
- Кишечные боли.
- Повышение температуры.
- Приступы тошноты и рвоты, в рвотных массах можно обнаружить желчь.
Основной опасностью водянки желчного пузыря являются тяжелые последствия, которые появляются при отсутствии лечения. В результате накопления слизи стенки органа сильно растягиваются, он увеличивается в своих размерах.
В конечном итоге это может стать причиной появления трещин в стенках или разрыву пузыря. Такое осложнение несет серьезную опасность для здоровья и жизни человека.
Лечение патологии
Оптимальное лечение водянки желчного пузыря подбирает лечащий врач в зависимости от формы, стадии и размеров водяночного пузыря. Наиболее эффективным считается хирургический метод лечения.
На начальных этапах заболевания, когда размеры водяночного пузыря еще незначительные, может применяться медикаментозное лечение – прием антибиотиков, которые подбирает врач.
В случае, если водянка имеет большие размеры или консервативная терапия не принесла ожидаемого результата проводится операция.
На сегодняшний день для лечения водянки желчного пузыря применяются два вида оперативного вмешательства:
- Классическая холецистэктомия – являет собой полное удаление желчного пузыря.
- Лапароскопия – наиболее популярная, эффективная и щадящая операция, которая проводится без прямого проникновения в брюшную полость.
Лапароскопическая холецистэктомия имеет массу преимуществ – она малоболезненная, эффективная и безопасная, отличается коротким восстановительным периодом.
Суть операции заключается в том, что на передней брюшной стенке делается 3-4 небольшие прокола, через которые вводится миниатюрная видеокамера и необходимые хирургические инструменты.
В процессе лечения водянки желчного пузыря чрезвычайно важно соблюдать специальную диету. Необходимо полностью исключить из своего меню жирные, жареные, соленые, копченые и маринованные блюда, острые специи, пряности и соусы, полуфабрикаты, колбасы и другие копчености, крепкие бульоны, а также газированную воду и напитки.
Основное место в рационе должно отводиться постному отварному мясу и рыбе, кисломолочным продуктам, цельнозерновому хлебу, крупам, овощам и фруктам некислых сортов.
Водянка желчного пузыря
Водянка желчного пузыря – это невоспалительное заболевание, вызванное частичной или полной непроходимостью пузырного протока, вследствие чего в желчном пузыре накапливается слизь и экссудат. Патология формируется длительно, симптомы долгое время могут отсутствовать. Скопление большого количества содержимого вызывает увеличение пузыря в размерах, растяжение и истончение его стенок, болевой синдром, осложненное течение (кровотечение, перитонит). Для диагностики проводится рентгенологическое, ультразвуковое исследование, КТ органов брюшной полости, ЭРХПГ и лапароскопия. Лечение хирургическое – холецистэктомия.
МКБ-10
Общие сведения
Водянка желчного пузыря – вторичное заболевание гепатобилиарной системы, характеризующееся скоплением невоспалительного жидкостного содержимого в желчном пузыре. При миграции камня желчного пузыря в его проток, сдавлении дуктальных путей опухолью, рубцовой тканью или спайками, врожденном искривлении протока желчный пузырь исключается из путей оттока желчи, перестает выполнять свою функцию.
Иногда возникновению водянки может предшествовать приступ холецистита, но чаще всего эта патология развивается вне воспалительной фазы заболеваний желчного пузыря. Опасность водянки желчного пузыря заключается в том, что она формируется постепенно, исподволь, не вызывая у пациента выраженного дискомфорта. Однако значительное перерастяжение пузыря может привести к его разрыву с последующим развитием перитонита. При своевременной диагностике и лечении прогноз заболевания благоприятный, после операции наступает полное излечение.
Причины
Основная причина, по которой формируется водянка желчного пузыря, это прекращение пассажа желчи из пузыря в общий желчный проток. Нарушение оттока желчи может наступить по разным причинам – при закупорке пузырного протока камнем у больного ЖКБ, врожденных особенностях его строения (патологической извитости, изгибах), формировании рубцовых стриктур, сдавлении извне. Основной предпосылкой к нарушению пассажа желчи по протоку является его строение – он расположен в толще печеночно-дуоденальной связки, со всех сторон окружен рыхлой соединительной тканью. Сам проток очень тонкий, диаметр его не более 3 мм, а длина может колебаться от трех до семи сантиметров. Такое строение предусматривает достаточно быструю обструкцию просвета при любых патологических состояниях.
Мнения исследователей по поводу инфекционного начала заболевания расходятся. Так, при исследовании патологического содержимого желчного пузыря признаков инфекции обычно не обнаруживается. В то же время, эксперименты ряда специалистов по перевязке пузырного протока приводили лишь к атрофии желчного пузыря и никогда – к водянке. Таким образом, нельзя говорить о том, что для формирования водянки желчного пузыря решающее значение имеет обструкция протока, определенную роль играет и предшествующая хроническая инфекция (холецистит).
Патогенез
Если водянка желчного пузыря сформировалась после первого приступа желчной колики, процесс поступления желчи в пузырь и его опорожнения нарушается. Желчь, оставшаяся в полости пузыря после обтурации протока, постепенно всасывается, а пузырный эпителий начинает активно продуцировать слизь и экссудат, которые накапливаются и растягивают желчный пузырь. Стенки его значительно истончаются, однако серозная оболочка при этом не изменяется. Из-за большого количества экссудата пузырь растягивается в длину, сначала приобретая форму огурца, затем он начинает расширяться в области дна, принимая грушевидную форму. После неоднократных приступов холецистита стенки водяночного пузыря утолщаются, складки слизистой становятся плотными, а слои рыхлыми.
Симптомы
Так как водянка желчного пузыря обычно развивается на фоне хронического инфицирования желчных путей, ее появлению могут предшествовать приступы печеночной колики. Непосредственно водяночный пузырь может долгие годы ничем не проявляться, особенно при его незначительных размерах. При достижении желчным пузырем значительных объемов появляется боль в правом подреберье, напряжение мышц передней брюшной стенки в области печени. Боль обычно умеренная, тупая и ноющая, иррадиирует в правую лопатку, плечо, спину. Также большой водяночный пузырь может пальпироваться в виде округлого плотноэластичного безболезненного образования под краем печени. При расположении вдоль печеночного края увеличенный пузырь неподвижен, если же его дно опущено вниз, возможно маятникообразное движение.
Водянка желчного пузыря опасна своими осложнениями. Если патологию не выявить своевременно, значительное растяжение стенок пузыря может привести к формированию микроперфораций в его оболочках. В этом случае содержимое пузыря постепенно попадает в брюшную полость, стимулируя в ней воспалительный процесс. Наиболее грозное осложнение – разрыв желчного пузыря с кровотечением и перитонитом.
Диагностика
Установить правильный диагноз, подтвердить наличие водянки желчного пузыря и исключить другую патологию гепатобилиарной системы позволяет консультация гастроэнтеролога и дополнительное обследование. В общих и биохимических анализах крови при неосложненном течении заболевания изменений обычно нет. Для выявления водянки желчного пузыря наиболее информативны инструментальные методы.
Обзорная рентгенография органов брюшной полости может выявить округлую тень увеличенного желчного пузыря, однако дифференцировать водянку желчного пузыря от конкрементов достаточно сложно. Характерным для водянки является образование углублений на ободочной и двенадцатиперстной кишке, вызванное их сдавлением увеличенным пузырем. При введении контрастного вещества в желчные пути (холецистография, ретроградная холангиопанкреатография) заполняется общий желчный и печеночный протоки, но сам пузырь при этом не контрастируется. Холедохоскопия позволяет обнаружить конкременты в желчных путях, нарушение оттока желчи по пузырному протоку.
Для выявления водянки желчного пузыря в современной гастроэнтерологии применяются УЗИ желчного пузыря, магнитно-резонансная панкреатохолангиография, МРТ печени и желчевыводящих путей, КТ желчевыводящих путей, МСКТ органов брюшной полости. При проведении этих методик исследования обнаруживается увеличенный в размерах желчный пузырь с истонченными стенками, неоднородное содержимое в его полости; могут быть конкременты, как в пузыре, так и в желчных путях. Также могут выявляться другие причины обструкции выхода из желчного пузыря: опухоли, спайки, рубцовые стриктуры.
Наиболее информативным методом диагностики водянки желчного пузыря является диагностическая лапароскопия – введенный в брюшную полость лапароскоп позволяет увидеть желчный пузырь, стенки которого истончены, не воспалены, через них просматривается белесоватое содержимое. При обнаружении водянки больших размеров во время исследования производится удаление измененного желчного пузыря.
Лечение водянки желчного пузыря
Если до выявления патологии у пациента имелся хронический холецистит, требуется повторная консультация гастроэнтеролога для определения новых симптомов и составления плана лечения. При выявлении водянки желчного пузыря небольших размеров может практиковаться консервативное лечение, во время которого проводится регулярный контроль размеров и состояния желчного пузыря. При больших размерах водянки, отсутствии динамики от консервативного лечения показана операция.
Консультация врача-эндоскописта и хирурга позволяет определиться с тактикой оперативного лечения водянки желчного пузыря: может быть произведена открытая холецистэктомия (в последние годы этот доступ для лечения водянки используется редко) или холецистэктомия из мини-доступа; в настоящее время в большинстве случаев осуществляется лапароскопическая холецистэктомия. После операции удаленный желчный пузырь подвергается гистологическому исследованию. Чаще всего бактериальный посев неинформативен, так как содержимое водяночного мешка обычно стерильно. Морфологическое исследование стенки пузыря зачастую не выявляет воспалительных изменений.
Прогноз и профилактика
Прогноз заболевания благоприятный при своевременной диагностике и оперативном лечении. Профилактика водянки желчного пузыря заключается в лечении воспалительных заболеваний желчевыводящих путей и пузыря, которые являются первопричиной данной патологии. Рациональная диетотерапия, соблюдение всех рекомендаций гастроэнтеролога позволят свести риск водянки желчного пузыря к минимуму.