Риск 4 при инфаркте миокарда
Факторы риска и варианты лечения крайних стадий гипертонии
Содержимое
Гипертония – довольно серьезное заболевание, которое влияет на общее постоянное состояние здоровья, а также на сердце и все кровеносные сосуды. Если у вас был установлен такой диагноз, необходимо тщательно и постоянно следить за собой и при резких ухудшениях обращаться к лечащему врачу. Какие есть степени заболевания? Есть ли риск получения инфаркта или инсульта?
Степени гипертонической болезни
Легкая 1 степень. На первой стадии болезни артериальное давление постоянно прыгает: повышается, самостоятельно возвращается к нормальному показателю. Гипертония 1 степени возникает из-за сильных переживаний, нервного перенапряжения.
Умеренная 2 степень. Давление повышается еще больше и уже труднее стабилизируется. Все реже показатели сами приходят в норму. Также период нормального артериального давления длится недолго.
Тяжелая 3 степень. Гипертония этой степени превышает самые высокие показатели. Эта стадия отличается стабильно повышенным артериальным давлением. Чувство слабости сопровождает понижение показателей. Болезнь начинает проявлять неприятные симптомы: боль в грудной клетке, плохая память и концентрация внимания.
Степени риска гипертонической болезни
Кто склонен к активному развитию заболеваний сосудов и сердца? Риск гипертонии повышается при нескольких факторах:
- постоянная усталость;
- генетическая расположенность;
- малоподвижный образ жизни.
Стресс. Гипертония в 10% случаев вызывается повышением адреналина в крови – гормона стресса. В процессе постоянного воздействия на ваш организм адреналин сужает просветы кровеносных сосудов. В результате слишком сильно повышается нагрузка на сердце.
Курение. Врачи достаточно часто занимаются лечением гипертонии у курящих. У пациентов, которые по определенным причинам не могут отказать себе в сигаретах, инфаркт миокарда и инсульты встречают намного чаще.
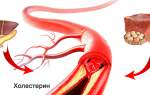
Сахарный диабет. Если инсулин вырабатывается организмом в недостаточном объеме, нарушается естественный обмен веществ. В результате же на стенках артерии может откладываться холестерин, которые приводит к непременному образованию атеросклеротических бляшек, развитию прогрессирующего атеросклероза.
Ожирение. Жир откладывается на поверхности органов и внутри сосудов. Из-за таких вредных скоплений артерия сильно сужается, что приводит к нарушениям кровотока.
Прием гормональных контрацептивов. При использовании таких препаратов чаще наблюдается гипертоническая болезнь у курящих девушек. Проконсультируйтесь со своим лечащим врачом, стоит ли отменять прием гормонов.
Высокое потребление соли. Натрий отлично регулирует водный баланс организма. Если употреблять в пищу большое количество соли или же соленых продуктов, у вас будет задерживаться лишний натрий и жидкость, которая повышает отеки.
Повышенный холестерин. При высокой концентрации холестерина на стенках сосудов начинают откладываться небольшие бляшки. Со временем они начинают расти, а просвет артерии сужается. В результате активно развивается атеросклероз.
Климакс. С возрастом значительное влияние оказывают гормоны половых желез. В этом случае можно говорить о климактерической распространенной гипертонии. Женщинам в трудный период менопаузы назначают активную терапию.
Возраст. Люди, которым более 50 лет, нуждаются в активном и результативном лечении артериальной гипертонии. Это непосредственно связано с тем, что их сердечная и сосудистая системы уже довольно изношены, поэтому подвержены заболеваниям.
Нарушение работы систем. Гормоны действительно играют очень важную роль в регулировке артериального давления. Больше всего действуют гормоны щитовидки, поджелудочной железы, а также гипофиза.
Диагностировав гипертонию, врач указывает риск и степени возникновения инфаркта, инсульта в ближайшие лет 10. В зависимости от самой стадии болезни и склонности к ее постоянному развитию выделяют аж 4 степени риска.
Инфаркт миокарда
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Общие сведения
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный – с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный – с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» – с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные – с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое