Реципрокная ав тахикардия ⋆ Лечение Сердца
Реципрокная ав тахикардия ⋆ Лечение Сердца
• Зубцы Р наслаиваются на комплексы QRS и потому не видны. Комплекс QRS узкий, частота сокращений желудочков 150-200 в минуту.
• Данная форма наджелудочковой тахикардии встречается в основном у лиц молодого возраста, страдающих вегетососудистой дистонией. У людей с болезнями сердца эта форма нарушения ритма сердца встречается довольно редко.
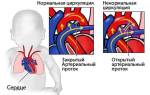
Наиболее частой формой наджелудочковой тахикардии является реципрокная АВ-узловая тахикардия; очаг, который инициирует и поддерживает тахикардию, располагается выше уровня желудочков, в частности, в АВ-узле.
Полагают, что в АВ-узле в результате так называемой продольной диссоциации образуются два пути проведения возбуждения: медленно проводящий, или альфа-путь с коротким рефрактерным периодом и быстро проводящий, или бета-путь с длительным рефрактерным периодом. Такое расщепление дает возможность кругового движения волны возбуждения, когда возбуждение распространяется с одного пути (альфа-пути) на другой (бета-путь) и совершает быстрое круговое движение.
При анализе ЭКГ обращают на себя внимание узкие комплексы QRS, быстро следующие друг за другом. Частота сокращений желудочков обычно составляет 120-220 в минуту.
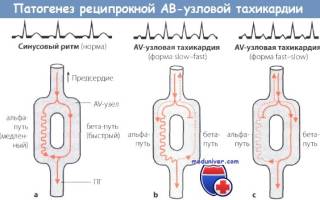
Схема, поясняющая патогенез реципрокной тахикардии АВ-узловой re-entry тахикардии:
а Полагают, что в АВ-узле имеются 2 пути проведения: медленный (альфа-путь) и быстрый (бета-путь). В норме возбуждение распространяется в дистальном направлении по быстрому пути (а).
Когда оно достигает альфа-пути, происходит взаимное погашение возбуждения, распространяющегося по этим двум путям.
b Предсердные экстрасистолы, особенно очень ранние, гасятся в быстром пути проведения, в то время как по медленному пути возбуждение проводится к желудочкам, вызывая позднее их сокращение.
Но возбуждение может распространиться также ретроградно по быстрому пути, вызвать сокращение предсердий и затем вновь распространиться антеградно и вызвать сокращение желудочков (феномен RP
Если этот круг повторного входа волны возбуждения сохраняется какое-то время, то возникает реципрокная АВ-узловая тахикардия.
с Если предсердные экстрасистолы редкие, они могут блокироваться в медленном пути. Возбуждение распространяется по быстрому пути к желудочкам и вызывает их сокращение.
Однако возбуждение может распространиться также ретроградно по медленному пути проведения и вызвать запоздалое возбуждение предсердий (феномен RP>PR).
Зубцы Р, хотя и регистрируются, бывают отрицательными и из-за высокой частоты сокращений не видны или видны нечетко. Это объясняется тем, что зубцы Р наслаиваются на комплексы QRS или регистрируются сразу после этих комплексов. Комплексы QRS и ST-T вначале не изменяются. Только при аберрантном желудочковом проведении комплексы QRS могут быть уширены, как при блокаде ножек пучка Гиса (ПГ).
Точно определить границы зубца Р иногда бывает трудно. Поэтому раньше говорили просто о «наджелудочковой тахикардии», не делая различий между предсердной и АВ-узловой тахикардией.
Примечательно, что эта тахикардия часто возникает у лиц юного возраста, особенно у девушек, внезапно, без видимой причины или после физической нагрузки и так же внезапно прекращается. Эти особенности имеют важное клиническое значение. Реципрокная АВ-узловая тахикардия может возникать и у лиц с больным сердцем. Тем не менее, в большинстве случаев общее состояние больных, несмотря на быстрые сокращения желудочков, остается относительно удовлетворительным, так как АД, а также ударный и минутный объемы сердца снижаются незначительно.
Известно, что после приступа реципрокной АВ-узловой тахикардии часто отмечается обильное мочеиспускание, обусловленное высвобождением предсердного натрийуретического пептида.
Лечение реципрокной АВ-узловой тахикардии часто начинают с массажа каротидного синуса, просят больного натужиться (проба Вальсальвы), дают ему выпить холодной воды, если необходимо, вводят внутривенно верапамил, сердечные гликозиды, блокаторы бета-адренергических рецепторов или флекаинид, а при отсутствии эффекта от перечисленных мер рассматривают вопрос о выполнении катетерной аблации. Дифференциальная диагностика и лечение тахикардии с нормальными желудочковыми комплексами представлены на рисунке ниже.
Реципрокная АВ-узловая тахикардия.
Вегетососудистая листания. Зубец Р в отведении V1 виден сразу после комплекса QRS (типичная, или «slow-fast« форма: RP
Частота сокращений желудочков составляет 170 в минуту).
Особенности ЭКГ при реципрокной АВ-узловой тахикардии:
• Зубец Р обычно дифференцируется недостаточно четко
• Комплексы QRS узкие
• ЧСС: обычно колеблется в пределах 150-220 в минуту
• Встречается обычно у лиц без сердечной патологии , реже – при ИБС
• Лечение: вагусные пробы, верапамил
Реципрокная тахикардия
Реципрокная тахикардия (РТ) еще известна как пароксизмальная атриовентрикулярная узловая реципрокная тахикардия. Под этим длинным определением заболевание включено в МКБ-10, где его можно найти по шрифту I49.8 Другие уточненные нарушения сердечного ритма.
Среди всех суправентрикулярных (предсердных) тахикардий, без учета фибрилляции, РТ встречается в 85% случаев. Женщины болеют чаще, чем мужчины, при этом из всех без исключения возрастных групп.
Во время определения патологического состояния у пациентов сразу возникает вопрос, чем опасна реципрокная тахикардия. В случае правильно назначенного лечения прогностическое значение при РТ зачастую благоприятное. Если учитывать, что болезнь относительно часто развивается в детском возрасте, нужно вовремя обследовать детей из группы риска
Видео Atrioventricular reentrant tachycardia (AVRT) & nodal reentrant tachycardia (AVNRT)
Описание реципрокной тахикардии
Патология возникает вследствие функционального разделения АВ-узла на несколько каналов, каждый с которых имеет свои электрофизиологические характеристики. По одному каналу импульсы проходят более быстро, по другому – медленней. За счет различия электрофизиологических свойств создаются условия для повторного входа волны возбуждения (ре-ентри) и образования тахикардии.
Основные этапы формирования механизма ре-ентри, лежащего в основе РТ:
- Возникает предсердная экстрасистола.
- Формируется блокада проведения импульсов в “быстром” канале.
- Через “медленный” канал импульсы передаются в желудочки.
- В “быстром” канале восстанавливается способность к возбуждению.
- Импульс ретроградно передается на “быстрый” канал и снова на “медленный”.
Представленное описание формирования волны ре-ентри характерно для типичной формы РТ. В некоторые случаях образовывается атипичные варианты, когда циркуляция проходит либо в противоположном направлении, либо обратный импульс следует по “медленному” каналу. Подобные механизмы развития ре-энтри легли в основу классификации реципрокной тахикардии.
Чтобы возникла реципрокная тахикардия, должны быть экстрасистолы и критическое соотношение между длительностью рефрактерного периода внутриузловых каналов, и скоростью передачи импульсов.
Симптомы реципрокной тахикардии
Отмечается большое сходство клинической картины при РТ с таковой, развивающейся при наджелудочковой тахикардии. Больные могут предъявлять жалобы на:
- частые приступы сердцебиения;
- чувство пульсации в голове и области шеи;
- ощущение слабости;
- головокружение;
- обморок.
Сердцебиение при РТ относительно небольшое – 140-250 в минуту. Наличие симптоматики вегетативных расстройств зависит от эмоциональности больного. Сопутствующие заболевания сердечно-сосудистой системы делают клиническую картину прогностически неблагоприятной.
Причины появления реципрокной тахикардии
Выделяют несколько групп этиологических факторов, способствующих развитию реципрокной тахикардии.
- Врожденные. Сюда относится наследственная предрасположенность к различного рода тахикардиям, а также синдром Вольфа-Паркинсона-Уайта.
Существуют провоцирующие факторы, повышающие риск развития РТ. В основном это злоупотребление алкоголем, психоэмоциональное перенапряжение и чрезмерная физическая активность.
Виды / фото реципрокной тахикардии
Выше было отмечено, что механизмы развития реципрокной тахикардии легли в основу классификации патологии.
- Типичная форма, или медленно-быстрая (slow-fast) – во время циркуляции волны возбуждения происходит ее антероградное прохождение по “медленному” каналу. Ретроградное перемещение наоборот осуществляется через “быстрый” канал.
- Атипичная форма. В свою очередь делиться на два типа. Первый называется fast-slow и представляет собой ре-энтри в обратном направлении. Второй – slow-slow, во время ретроградного перемещения волна проходит “медленный” канал.
Диагностика реципрокной тахикардии
После осмотра больного и определения основных жалоб назначается проведение электрокардиографии в стандартных 12 отведениях. Для сравнения ЭКГ снимается в спокойном состоянии и во время приступа. В последнем случае определяется:
- наличие ретроградной волны, которая сливается с комплексом QRS;
- интервалы R-R выглядят одинаково;
- ритм правильный, с ЧСС в среднем 180 в минуту;
- атипичная РТ проявляется в виде ретроградной волны, заходящей за желудочковый комплекс, что обозначается как тахикардия с длинным интервалом RP.
Дополнительно проводятся инструментальные исследования, позволяющие уточнить состояние сердечно-сосудистой системы, выявить первопричину патологического состояния. В частности, используется чреспищеводное электрофизиологическое исследование, эндокардиальное электрофизиологическое исследование.
Видео ЭКГ при АВ узловой реципрокной re-entry тахикардии (АВРТ, АВУРТ)
Лечение реципрокной тахикардии
Начинается с общих мер оказания помощи: открытый доступ к свежему воздуху, спокойная обстановка. Далее проводятся вагусные пробы (вызов рвотного рефлекса, массаж каротидной области, проба Вальсальвы). Отсутствие эффекта от проведенных действий приводит к выполнению электрокардиостимуляции и медикаментозной терапии.
Показания к электроимпульсному лечению при реципрокной тахикардии:
- недостаточность сердечной деятельности;
- нестабильное состояние гемодинамики;
- прогрессирующее течение ИБС.
Чреспищеводная электрокардиостимуляция проводится посредством залповой сканирующей ЭКС. Если у больного определяется низкое артериальное давление, это не является противопоказанием к выполнению манипуляции. Результат от проведения ЭКС наблюдается в 90% случаев.
Медикаментозное лечение реципрокной тахикардии проводится следующими препаратами:
- Трифосаденин – вводится внутривенно, при отсутствии эффекта возможно повторное введение в удвоенной дозе. Препаратом удается купировать приступ в 90% случаев.
- Верапамил – вводится внутривенно, эффект от его введения наблюдается в 95% случаев приблизительно через полчаса.
Другими препаратами выбора является обзидан, новокаинамид, аденозин.
Хирургическое лечение реципрокной тахикардии
В случае неэффективности медикаментозной терапии используется оперативное вмешательство. Сегодня широко практикуется радиочастотная абляция, которая помогает освободиться от реципрокной тахикардии в 97% при первой сессии и в 100% – при второй. Как утверждают аритмологи, осложнения после РЧА практически отсутствуют. Абляция показана всем без исключения больным, которые страдают реципрокной тахикардией. Из всех возможных противопоказаний отмечается единственное – предпочтение самым пациентом проводить дальнейшее лечение антиаритмическими препаратами.
В ходе проведения РЧА выполняется разрушение волокон “медленного” канала. Существуют определенные критерии оценки эффективности проведенной операции. Во-первых, при нанесении аппликации ритм из атриовентрикулярного соединения ускоряется. Во-вторых, исчезает феном “скачка”, который обнаруживается у 70% больных реципрокной тахикардией. В-третьих, патология не проявляется при намеренном ее стимуляции.
Профилактика реципрокной тахикардии
Проводится в случае частого рецидивирования реципрокной тахикардии. Назначаются антиаритмические препараты, которые часто принимаются длительное время. Если у больного нет органических поражений сердца, тогда выбираются один из таких препаратов, как хинидин, дизопирамид, новокаинамид. Наличие сердечно-сосудистых патологий приводит к приему других препаратов: бета-блокаторов, соталола, кордарона, верапамила.
Предпочтение зачастую отдается тому препарату, которым ранее удавалось купировать приступ реципрокной тахикардии.
AB-узловая реципрокная (reentry) тахикардия
АВ-узловую реципрокную тахикардию, развивающуюся по механизму reentry, ранее ошибочно относили к пароксизмальной предсердной тахикардии. На самом деле эта аритмия обусловлена быстрой циркуляцией импульса в АВ-узле.
Термином «reentry» (см. раздел «Преждевременное возбуждение желудочков») обозначают круговое движение сердечного импульса, «преследующего свой хвост». Повторный вход волны возбуждения возможен в любом отделе сердца. ТП – результат широкой циркуляции импульса, обычно исходящего из ПП. В желудочках повторный вход волны возбуждения может вызывать желудочковые экстрасистолы, иногда – желудочковую тахикардию.
АВ-узловая тахикардия – очень быстрый регулярный наджелудочковый ритм, его частота составляет обычно 140-250 в минуту (рис. 14-6).
Она может возникнуть на фоне органических заболеваний сердца или без них. Вызывают приступ АВ-узловой тахикардии обычно предсердные экстрасистолы.
При АВ-узловой тахикардии импульс из АВ-узла распространяется одновременно (или почти одновременно) на предсердия и желудочки ( см. рис. 14-5 ). Зубцы Р обычно скрыты комплексом QRS, так как возбуждение предсердий и желудочков происходит одновременно. Зубцы Р могут быть расположены перед комплексом QRS или сразу после него, поэтому их трудно различить.
Из-за ретроградного (снизу вверх) возбуждения предсердий зубец Р становится отрицательным во II отведении. Приступы АВ-узловой тахикардии могут проходить спонтанно или может потребоваться лечение. Сначала обычно предпринимают попытки повысить тонус блуждающего нерва, замедляющего проводимость в АВ-узле, что может прервать механизм reentry (рис. 14-7).
Методы лечения AB-узловой тахикардии
Эффективны вагусные приёмы: метод Вальсальвы (натуживание или сильный выдох с закрытым носом и ртом) или массаж каротидного синуса.
Лекарственные препараты
При АВ-узловой тахикардии внутривенно можно использовать многие препараты, прерывающие механизм reentry. При пароксизмах тахикардии наиболее часто используют аденозин, верапамил или дилтиазем. В отдельных случаях также эффективны β-адреноблокаторы и дигоксин. Для предотвращения приступов АВ-тахикардии можно использовать и другие препараты.
Больные молодого возраста и лица без серьёзных сердечно-сосудистых заболеваний при частоте сердечных сокращений до 250 в минуту иногда чувствуют только сердцебиение или головокружение. Однако при снижении резервных возможностей сердца даже частота менее 160 в минуту может быть опасной. У таких больных возможно развитие ишемии или инфаркта миокарда, сердечной недостаточности, артериальной гипотензии. По экстренным показаниям иногда выполняют электрическую кардиоверсию (особенно при пароксизме, вызывающем стенокардию, отёк лёгких, выраженную гипотензию, если вагусные приёмы и введение лекарств неэффективны).
Электрическая кардиоверсия
| Электрическая кардиоверсия – использование разряда постоянного тока для лечения определённых тахиаритмий. |
Электрический разряд быстро деполяризует сердце, прерывая патологические импульсы, что позволяет синусовому узлу восстановить контроль над электрическим циклом кардиомиоцитов. Разряд наносят с помощью специальных пластин, которые накладывают на поверхность грудной клетки.
При некоторых аритмиях (например, трепетании желудочков или ФЖ) используют несинхронизированный электрический разряд.
Синхронизированный электрический разряд применяют при пароксизмальной наджелудочковой тахикардии, ФП и ТП. Разряд синхронизирован с комплексом QRS таким образом, чтобы он не совпал с уязвимым периодом реполяризации желудочков (вершина зубца T). Электрический разряд, нанесённый в этот период, может вызвать ФЖ.
| По этой причине при лечении пароксизмальной наджелудочковой тахикардии используют режим синхронизации разряда. |
Радиочастотная катетерная аблация
При повторных пароксизмах АВ-узловой тахикардии иногда выполняют радиочастотную катетерную аблацию. В основе метода лежит воздействие короткими радиочастотными импульсами через внутрисердечный катетер, который помещают около АВ-узла, под электрофизиологическим контролем. При этом возникает небольшой очаг деструкции, который успешно препятствует циркуляции возбуждения, поддерживающего механизм reentry.
АВ-узловая реципрокная тахикардия связана с наличием двойного функционального канала внутри АВ-узла. Его части имеют различную проводимость и рефрактерность (период восстановления возбудимости). Это позволяет импульсу пройти по одному функциональному каналу и вернуться обратно по другому. Для «быстрого» канала характерно относительно быстрое проведение импульса, но медленное восстановление возбудимости. «Медленный» канал, напротив, имеет более медленное проведение и быстрое восстановление.