Как развивается абдоминальный ишемический синдром и как лечится
Как развивается абдоминальный ишемический синдром и как лечится
Содержание
Абдоминальный ишемический синдром является патологией, связанной с закрытием кровеносных сосудов брюшной аорты. Из-за этого органы пищеварения начинают испытывать дефицит кислорода, ведь кровь перестаёт к ним поступать. Боль в животе, возникающая при этом заболевании, должна насторожить каждого человека, потому что упущенное время может способствовать развитию серьёзных патологий.
Как развивается болезнь
Как только не называют эту болезнь: и брюшная жаба, и брюшная ангина, и хроническое нарушение висцерального кровообращения. Появлению этой болезни во многом способствует деформация и нарушение текучести крови (это явление в медицине получило название «реологические свойства крови»).
На начальном этапе это заболевание себя практически никак не проявляет. Это так называемая стадия микросимптоматики. Иногда больной чувствует лёгкое недомогание, которое напоминает обострение гастрита иди дуоденита. Поэтому не всегда больные сразу же обращаются за помощью к медикам. Хронический гастрит и другие заболевания желудочно-кишечного тракта многим знакомы, и они не раз их испытывали.
Следующая стадия называется стадией субкомпенсации. В это время ещё нет особых проявлений заболевания. Больные, принимая пищу небольшими порциями, чтобы не нагружать желудок, облегчают своё состояние. На этапе декомпенсации клиническая картина имеет наибольшую выраженность.
Есть перечень заболеваний, являющихся причинами абдоминального ишемического синдрома.
Это такие болезни и патологические состояния, как:
- Тромбоз венозных артерий.
- Закупорка кровеносных сосудов.
- Различные травмы, когда повреждается зона желудка.
- Выключение из кровотока висцеральных артерий.
Если больной страдает от нарушенного кровотока в нижних артериях, ему делают операцию. После операции по восстановлению кровотока в ногах имеет место синдром «обкрадывания», то есть неправильное перераспределение крови. Это может значительно усугубить течение ишемии.
Главный синдром при возникновении данной патологии – это болевой. С такой жалобой в первую очередь больные идут к врачу. Обычно боль начинается после того, как человек принял пищу, буквально в течение нескольких минут. Но перед этим у больного появляется чувство тяжести в области желудка. Особенно ярко этот симптом проявляется после хорошего застолья, когда человек плотно поел.
Боль постепенно нарастает, она беспокоит человека и при любом движении, и даже в состоянии покоя. Иногда боль может сопровождаться рвотой.
Итак, боль появляется через 20–40 минут после еды (в зависимости от того, где именно она локализуется). Обычно она сильная, судорожная. Человек пытается найти то положение тела, при котором эта боль не такая интенсивная. Чаще всего это положение – лёжа на боку в позе эмбриона (с согнутыми ногами).
Почему возникает боль? Непосредственная причина этого – сосудистый фактор: сужение просвета или полная закупорка, что способствует нарушению функции или атрофии ткани (или органа). Итак, в той части сосуда, которая ишемизирована (где непосредственно развивается ишемия), накапливаются недоокисленные продукты обменных процессов, они, в свою очередь, раздражают нервные окончания, проходящие внутри органа. Если этот процесс не остановить, то это неизменно приведёт к угрозе жизни человека.
Клиническая картина
Синдром хронической абдоминальной ишемии имеет такие симптомы:
- болезненность в области живота;
- нарушение функций кишечника;
- потеря веса.
С развитием заболевания степень выраженности этих признаков увеличивается.
Как ведёт себя кишечник? Во время заболевания его работа нарушается. Это проявляется в жидком стуле, имеющем зловонный запах, а также в метеоризме. Обычно после принятия пищи у человека возникают позывы к дефекации, а каловые массы наполнены непереваренными остатками пищи и слизью. Патологическое состояние кишечника проходит 3 стадии.
На первой стадии (ишемической энтеропатии) происходит:
- усиленная моторика кишечника;
- появляется метеоризм;
- нарушаются процессы впитывания.
Наконец, третья стадия (преходящей ишемии тонкого кишечника) характеризуется тем, что:
- Кишечник сужается и развивается некроз.
- Это приводит к возможному разрыву кишечника и перитониту (так называемый мезентериальный инфаркт).
Если у больного поражены 2 артерии – чревная и верхняя брыжеечная, то человек очень быстро начинает терять в весе. Это происходит из-за того, что он не хочет принимать пищу, боясь после нее почувствовать боль. К тому же из-за частой диареи организм обезвоживается, и это отражается на весе человека.
Диагностика и лечение
После того как начали проявляться первые ощутимые симптомы заболевания, следует прийти на приём к врачу-гастроэнтерологу. После осмотра пациента и его опроса проводят диагностику, используя несколько способов. Помогают правильно определить это заболевание некоторые пробы – проба Миккельсона и проба принудительного питания.
Это необходимо для того, чтобы спровоцировать болевой синдром при помощи пищевой нагрузки:
- Во время первой пробы больной выпивает 1 л молока. Если в продолжение этого времени появляются боли, то, скорее всего, это абдоминальная ишемия. Такая проба применяется при диагностике язвы желудка и двенадцатиперстной кишки.
- Следующая проба – так называемая проба насильственного кормления или принудительного питания. Больному предлагают съесть высококалорийную пищу (до 5000 Ккал). Все характерные симптомы ишемии после еды должны себя проявить.
Кроме этих проб, существует ещё нитроглицериновая. Больному во время приступа боли предлагают выпить нитроглицерин и наблюдают за реакцией. В случае уменьшения боли в течение 20 минут, делают вывод о том, что проба положительная.
Помогают определить болезнь эндоскопические исследования:
- Фиброгастроскопия (осмотр внутренних органов).
- Коллоноскопия (осмотр степени поражения внутренней стенки толстого кишечника).
Врачи, кроме этого, исследуют результаты анализа крови для определения характера её свёртываемости.
- результаты биохимического анализа крови и мочи;
- анализ секрета желудка;
- исследование ферментов, производимых поджелудочной железой.
К способам консервативной терапии относят:
- определённый режим питания;
- строгую диету;
- медикаментозные препараты, расширяющие сосуды;
- ферменты;
- противоокислители (антиоксиданты).
Чтобы прогноз был более положительным, нельзя откладывать визит к врачу. При появлении первых симптомов следует проконсультироваться у специалиста.
Как развивается абдоминальный ишемический синдром и как лечится
Содержание
Абдоминальный ишемический синдром является патологией, связанной с закрытием кровеносных сосудов брюшной аорты. Из-за этого органы пищеварения начинают испытывать дефицит кислорода, ведь кровь перестаёт к ним поступать. Боль в животе, возникающая при этом заболевании, должна насторожить каждого человека, потому что упущенное время может способствовать развитию серьёзных патологий.
Как развивается болезнь
Как только не называют эту болезнь: и брюшная жаба, и брюшная ангина, и хроническое нарушение висцерального кровообращения. Появлению этой болезни во многом способствует деформация и нарушение текучести крови (это явление в медицине получило название «реологические свойства крови»).
На начальном этапе это заболевание себя практически никак не проявляет. Это так называемая стадия микросимптоматики. Иногда больной чувствует лёгкое недомогание, которое напоминает обострение гастрита иди дуоденита. Поэтому не всегда больные сразу же обращаются за помощью к медикам. Хронический гастрит и другие заболевания желудочно-кишечного тракта многим знакомы, и они не раз их испытывали.
Следующая стадия называется стадией субкомпенсации. В это время ещё нет особых проявлений заболевания. Больные, принимая пищу небольшими порциями, чтобы не нагружать желудок, облегчают своё состояние. На этапе декомпенсации клиническая картина имеет наибольшую выраженность.
Есть перечень заболеваний, являющихся причинами абдоминального ишемического синдрома.
Это такие болезни и патологические состояния, как:
- Тромбоз венозных артерий.
- Закупорка кровеносных сосудов.
- Различные травмы, когда повреждается зона желудка.
- Выключение из кровотока висцеральных артерий.
Если больной страдает от нарушенного кровотока в нижних артериях, ему делают операцию. После операции по восстановлению кровотока в ногах имеет место синдром «обкрадывания», то есть неправильное перераспределение крови. Это может значительно усугубить течение ишемии.
Главный синдром при возникновении данной патологии – это болевой. С такой жалобой в первую очередь больные идут к врачу. Обычно боль начинается после того, как человек принял пищу, буквально в течение нескольких минут. Но перед этим у больного появляется чувство тяжести в области желудка. Особенно ярко этот симптом проявляется после хорошего застолья, когда человек плотно поел.
Боль постепенно нарастает, она беспокоит человека и при любом движении, и даже в состоянии покоя. Иногда боль может сопровождаться рвотой.
Итак, боль появляется через 20–40 минут после еды (в зависимости от того, где именно она локализуется). Обычно она сильная, судорожная. Человек пытается найти то положение тела, при котором эта боль не такая интенсивная. Чаще всего это положение – лёжа на боку в позе эмбриона (с согнутыми ногами).
Почему возникает боль? Непосредственная причина этого – сосудистый фактор: сужение просвета или полная закупорка, что способствует нарушению функции или атрофии ткани (или органа). Итак, в той части сосуда, которая ишемизирована (где непосредственно развивается ишемия), накапливаются недоокисленные продукты обменных процессов, они, в свою очередь, раздражают нервные окончания, проходящие внутри органа. Если этот процесс не остановить, то это неизменно приведёт к угрозе жизни человека.
Клиническая картина
Синдром хронической абдоминальной ишемии имеет такие симптомы:
- болезненность в области живота;
- нарушение функций кишечника;
- потеря веса.
С развитием заболевания степень выраженности этих признаков увеличивается.
Как ведёт себя кишечник? Во время заболевания его работа нарушается. Это проявляется в жидком стуле, имеющем зловонный запах, а также в метеоризме. Обычно после принятия пищи у человека возникают позывы к дефекации, а каловые массы наполнены непереваренными остатками пищи и слизью. Патологическое состояние кишечника проходит 3 стадии.
На первой стадии (ишемической энтеропатии) происходит:
- усиленная моторика кишечника;
- появляется метеоризм;
- нарушаются процессы впитывания.
Наконец, третья стадия (преходящей ишемии тонкого кишечника) характеризуется тем, что:
- Кишечник сужается и развивается некроз.
- Это приводит к возможному разрыву кишечника и перитониту (так называемый мезентериальный инфаркт).
Если у больного поражены 2 артерии – чревная и верхняя брыжеечная, то человек очень быстро начинает терять в весе. Это происходит из-за того, что он не хочет принимать пищу, боясь после нее почувствовать боль. К тому же из-за частой диареи организм обезвоживается, и это отражается на весе человека.
Диагностика и лечение
После того как начали проявляться первые ощутимые симптомы заболевания, следует прийти на приём к врачу-гастроэнтерологу. После осмотра пациента и его опроса проводят диагностику, используя несколько способов. Помогают правильно определить это заболевание некоторые пробы – проба Миккельсона и проба принудительного питания.
Это необходимо для того, чтобы спровоцировать болевой синдром при помощи пищевой нагрузки:
- Во время первой пробы больной выпивает 1 л молока. Если в продолжение этого времени появляются боли, то, скорее всего, это абдоминальная ишемия. Такая проба применяется при диагностике язвы желудка и двенадцатиперстной кишки.
- Следующая проба – так называемая проба насильственного кормления или принудительного питания. Больному предлагают съесть высококалорийную пищу (до 5000 Ккал). Все характерные симптомы ишемии после еды должны себя проявить.
Кроме этих проб, существует ещё нитроглицериновая. Больному во время приступа боли предлагают выпить нитроглицерин и наблюдают за реакцией. В случае уменьшения боли в течение 20 минут, делают вывод о том, что проба положительная.
Помогают определить болезнь эндоскопические исследования:
- Фиброгастроскопия (осмотр внутренних органов).
- Коллоноскопия (осмотр степени поражения внутренней стенки толстого кишечника).
Врачи, кроме этого, исследуют результаты анализа крови для определения характера её свёртываемости.
- результаты биохимического анализа крови и мочи;
- анализ секрета желудка;
- исследование ферментов, производимых поджелудочной железой.
К способам консервативной терапии относят:
- определённый режим питания;
- строгую диету;
- медикаментозные препараты, расширяющие сосуды;
- ферменты;
- противоокислители (антиоксиданты).
Чтобы прогноз был более положительным, нельзя откладывать визит к врачу. При появлении первых симптомов следует проконсультироваться у специалиста.
Хроническая абдоминальная ишемия (брюшная жаба)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
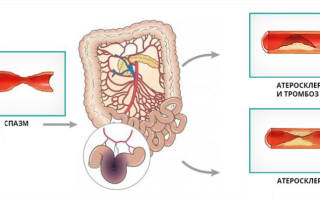
Нарушение кровотока, которое наступает при стенозе или обтурации (закупорка) сосудов, вызывает нарушение обменных процессов во внутренних органах. Это состояние называется хронической абдоминальной ишемией.
Большинство органов брюшной полости кровоснабжается от чревного ствола, верхней и нижней мезентериальной артерии и её веток. Это обеспечивает приток к тканям питательных веществ и кислорода.
Опасность заболевания заключается в том, что его симптомы имеют значительное сходство с клинической картиной многих заболеваний пищеварительного тракта, именно это и затрудняет постановку диагноза. Обострение болезни может иметь трагические последствия, поэтому своевременная диагностика и лечение крайне важны.
Механизм развития болезни – длительное нарушение кровотока и ишемические процессы. В разной степени эта болезнь встречается у более чем половины пациентов пожилого возраста. Острая стадия заболевания – инфаркт кишечника или острая окклюзия сосудов брюшной полости. Патология также известна под названиями брюшная жаба или ангина.
Заболевание подразделяется на чревную, верхне- и нижнебрыжеечную формы. Это зависит от сосуда, который вовлечен в процесс. Каждая форма имеет свои характерные симптомы, которые возникают в зависимости от локализации очага. Также, абдоминальная ишемия протекает в несколько стадий. Первая стадия – компенсации, когда болезнь проявляется незначительно, а сосуды продолжают обеспечивать кровоток. Субкомпенсированная стадия сопровождается ухудшением функции абдоминальных сосудов, что проявляется выраженной клинической картиной. Декомпенсация наступает тогда, когда поражение сосуда настолько велико, что полностью нарушает кровоснабжение тканей.
Почему возникает абдоминальная ишемия и чем она проявляется?
Факторы, которые приводят к закупорке или сужению сосуда, делят на интравазальные (те, что действуют непосредственно внутри артерии) и экстравазальные (факторы, воздействие которых направлено извне).
Ниже представлены распространенные интравазальные причины возникновения абдоминальной ишемии:
- атеросклеротические изменения брюшного отдела аорты и её ветвей;
- изменение сосудистой стенки на фоне аортоартериита;
- узелковый периартериит;
- гипоплазия сосудистой стенки;
- аневризма аорты в брюшном отделе;
- формирование патологических соединений между артерией и веной – свищей;
- фибромускулярная дисплазия артерий брюшной полости.
К экстрасосудистым факторам риска относятся:
- сдавление просвета артерии фиброзным тяжем;
- особенности размещения “ножек” и связок диафрагмы;
- опухоль внутренних органов;
- рубцовые ткани или спаечный процесс в брюшной полости.
Клиническая картина абдоминальной ишемии разнообразна и во многом похожа на другие патологии брюшной полости. Главный признак заболеваний – боль. Она может наблюдаться в различных участках живота. Можно проследить связь между её возникновением и приемом пищи. Чаще всего, болевые ощущения возникают через 30-40 минут после еды. Незначительное облегчение наступает в вынужденной позе, когда пациент становиться в коленно-локтевое положение.
Кроме боли, абдоминальная ишемия сопровождается такими симптомами как:
- снижение массы тела;
- общая слабость и истощенность.
- тошнота и рвота;
- нарушения стула (запор и диарея);
- ощущение вздутия живота;
Пациенты реже едят, ведь каждый прием пищи сопровождается болезненными симптомами. Это приводит к нехватке полезных веществ, слабости. Частая боль и неприятные явления приводят к расстройствам психологического состояния человека.
Диагностическая программа при абдоминальной ишемии
Диагностика болезни должна учитывать симптомы пациента и иметь комбинированый подход. Врач уточняет жалобы пациента, спрашивает о времени их возникновения и особенностях. Для оценки функции состояния сосудов брюшной полости, проводится аускультация – то есть прослушивание шумов. Они могут возникнуть при сужении чревной и мезентериальной артерии. Иногда используется фоноэнтерография – это изображение сосудистых шумов на графике.
Методы исследования, которые применяются при брюшной жабе
- ангиография сосудов, которая подтвердит или исключит наличие стеноза, окклюзии;
- обзорная рентгенография живота, на которой можно определить кальциноз стенок аорты;
- эндоскопические исследования, которые помогут визуализировать изменения слизистой оболочки, эрозии, язвы;
- анализ каловых масс покажет нарушения пищеварения, при которых в фекалиях повышено количество слизи, непереваренных частиц.
Также, используются такие методы, как сцинтиграфия, ультразвуковое дуплексное сканирование, УЗИ органов брюшной полости, флоуметрия. Иногда, в процессе диагностики абдоминальной ишемии осуществляется постановка диагнозов: гастрит, язвенная болезнь, холецистит, панкреатит.
Современные методы лечения абдоминальной ишемии
На ранних стадиях болезни используется консервативная терапия. она подразумевает модификацию привычек питания. Пациентам рекомендуют принимать пищу небольшими порциями, а также отказаться от грубой пищи, продуктов, которые стимулируют выработку газов. Медикаментозная помощь заключается в приеме спазмолитиков, которые расширяют просвет сосуда, антикоагулянтов, стимуляторов кровообращения. Такой помощи достаточно на стадии компенсации. Регулярный прием препаратов и соблюдение рекомендаций продлят стадию компенсации.
При субкомпенсированной и декомпенсированной абдоминальной ишемии показано оперативное вмешательство. Это может быть условно реконструктивная операция – воздействие на ножки диафрагмы, удаление тяжей. Реконструктивная операция – декомпрессия, шунтирование сосудов. их дилатация и стентирование. Малоинвазивное вмештельство на сосудах брюшной полости – ангиопластика и стентирование). Хирургические и малоинвазивные методы лечения обеспечивает восстановление кровоснабжения страдающего органа. расширение просвета сосуда, а установка стента является профилактикой рецидива заболевания. Операция проводится под наркозом. Современные методики позволяют провести её в короткий срок и с минимальной травматичностью.
Особенности послеоперационного периода
После операции пациент некоторое время находится под присмотром медицинского персонала. Постепенно нормализуется самочувствие, процессы пищеварения. В раннем периоде после операции рекомендован прием медикаментозных препаратов и коррекция состояния после наркоза.
Если пациенту установили стент, показан прием антикоагулянтных и антиагрегантных препаратов, которые необходимы для профилактики тромбообразования.
Для того, чтобы оценить результат лечения, лечащий врач проводит исследование состояния сосудов и наблюдает пациента в динамике. Необходимо посещать назначенные консультации и исследования, так как есть риск рецидива патологии.
Для того, чтобы получить лечение, необходимо обратиться на консультацию к врачу. После проведенных методов диагностики и постановки точного диагноза, врач при необходимости назначит дату вмешательства.