Первая помощь при левожелудочковой сердечной недостаточности
Первая помощь при левожелудочковой сердечной недостаточности
Клиника. Наиболее характерным симптомом является появление нарастающей одышки, переходящей в удушье. Болевой синдром для данного состояния не характерен. Если сердечная астма возникла на фоне постинфарктного кардиосклероза, то данный вариант приступа может протекать в безболевой форме, либо боли в области сердца будут носить «ишемический» характер. Типично занимаемое больным вынужденное положение: полусидячее, с опущенными ногами.
Отмечаются беспокойство, возбуждение; кожные покровы бледные, акроцианоз. Тоны сердца, как правило, приглушены и плохо прослушиваются из-за большого количества влажных хрипов в легких. Возможно появление акцента II тона над легочной артерией. АД на первоначальных этапах заболевания повышено (влияние симпато-адреналовой реакции), в последующем снижается.
Отмечается тахикардия, возможны нарушения ритма сердечной деятельности. Затруднен вдох. В легких определяются влажные хрипы. Динамика их появления начинается с заднениж-них отделов легких, симметрично с двух сторон. Количество и характер влажных хрипов зависит от выраженности сердечной недостаточности. В наиболее тяжелых случаях у больного из дыхательных путей появляется пена, иногда имеющая розовый оттенок.
Неотложная помощь
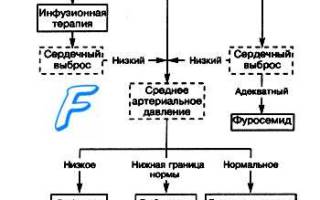
Все лечебные мероприятия должны быть устремлены на снижение преднагрузки на сердце, повышение сократительной способности миокарда, «разгрузку» малого круга кровообращения и включать следующие направления:
1. Уменьшение притока крови с периферии в малый круг достигается использованием периферических вазодилататоров (прежде всего — нитратов) или ганглиоблокаторов. С этой целью можно использовать простой способ — назначить таблетки нитроглицерина под язык, по 1 табл. с интервалом в 5—10 мин., или произвести в/в введение препаратов нитроглицерина.
При использовании ампульной формы 1% раствора нитроглицерина («Концентрат»), ее содержимое непосредственно перед применением разводят изотоническим раствором натрия хлорида до получения 0,01% раствора (0,1 мг = 100 мкг в I мл). Данный раствор вводят в/в капельно. Начальная скорость введения — 25 мкг в минуту (1 мл 0,01% раствора за 4 мин.). Скорость введения регулируют индивидуально, достигая снижения АД на 10—25% от исходного (систолическое давление должно быть не ниже 90 мм рт. ст.).
При недостаточном эффекте скорость введения увеличивают на 25 мкг в минуту каждые 15—20 мин. Обычно количество нитроглицерина, необходимое для получения эффекта, не превышает 100 мкг (I мл 0,01% раствора в минуту). В отдельных случаях дозы могут быть более высокими (до 2—4 мл в минуту) (М. Д. Машковский, 1997). Длительность введения определяется клиническими показаниями и может составлять 2—3 еут. Методика использования других форм нитратов для в/в введения (натрия нитропруссид, перлинганит, нитромак, нитрополь) и ганглиоблокаторов типа арфонад аналогична вышеприведенной.
2. Эффективным препаратом для лечения альвеолярного отека легких является в/в введение 1—2 мл 1% раствора морфина. В данной ситуации используются не анальгезирующие, а другие свойства данного препарата:
• угнетаюшее действие на перевозбужденный дыхательный центр способствует урежению дыхания с одновременным его углублением, благодаря ваготропному эффекту, в результате этого увеличивается МОД;
• слабовыраженное ганглиоблокирующее действие уменьшает приток крови в малый круг кровообращения.
Примечание. Вышеуказанный клинический эффект морфина надежен лишь при значительных дозах, близких к угнетающим дыхание. Этим можно пренебречь на фоне ИВЛ, но при спонтанной вентиляции безопаснее применять медикаменты с хорошо управляемым ганглиоблокируюшим эффектом (арфонад, гигроний), а также нитроглицерин или нитро-пруссид натрия, действующие столь же быстро (А. П. Зильбер, 1989).
3. Повышение сократительной способности миокарда. Клинически доказанным положительным эффектом обладают симпатомиме-тики. Препаратом выбора является допмин (дофамин, допамин). Методика его использования описана в теме Кардиогенный шок (см. далнн).
4. Для уменьшения объема циркулирующей жидкости показано в/в введение мочегонных препаратов из группы салуретиков, например, фуросемид, в дозе 60—90 мг. Использование осмодиуретиков при данной патологии противопоказано, так как они в первую фазу своего действия увеличивают объем циркулирующей жидкости в сосудистом русле за счет привлечения воды из интерстициального пространства, что в конечном итоге может усилить отек легких.
5. Если альвеолярный отек легких протекает с выраженным бронхо-спастическим компонентом, на что будет указывать экспираторная одышка и жесткое дыхание, показано в/в медленное введение эуфиллина, в дозе 5—10 мл 2,4 % раствора.
6. Для купирования гипоксии и проведения пеногашения в альвеолах с момента начала лечения больному назначается ингаляция кислорода в объеме 3—5 л/мин., пропущенного через пеногаситель. В качестве пеногасителя рекомендуется использовать антифомсилан; при его отсутствии — этиловый спирт. Следует знать, что данный спирт обладает наиболее выраженным пеногасяшим эффектом при высоких концентрациях (96%), однако в такой концентрации он может вызвать ожог верхних дыхательных путей, поэтому спирт рекомендуется развести до 70—80°.
7. Объем инфузионной терапии должен быть минимальным (200— 300 мл 5% глюкозы) и, в основном, направлен на избежание повторных пункций периферических вен.
Примечание:
а). Для повышения сократительной способности миокарда при данной патологии иногда традиционно используют внутривенное введение сердечных гликозидов быстрого действия, например, строфантин в дозе 0,5-0,75 мл 0,05% раствора на 10-20 мл физраствора, однако в последнее время накапливается все больше информации о малой эффективности данных препаратов для повышения сократительной способности миокарда на фоне острой сердечно-сосудистой недостаточности и высоким риском развития аритмий в первые трое суток ОИМ.
б). Для стабилизации повышенной проницаемости клеточных мембран некоторые врачи используют глюкокортикоиды (преднизолон в первоначальной дозе не менее 90-120 мг). Введение гормонов в данной ситуации целесообразно производить после нормализации ЦВД. Следует знать, что действие данных препаратов на фоне отека легких развивается медленно, выраженный клинический эффект обнаруживается не раньше, чем через 24 часа, поэтому ряд авторов вообще не рекомендуют использовать глю-кокортикоиды при данной патологии.
в). Наложение жгутов на нижние конечности вызывает депонирование крови в объеме 1—1,5 л, что с патогенетической точки зрения является хорошим подспорьем в лечении данной патологии. Однако не следует забывать, что после снятия жгутов с конечностей, особенно если они находились от часа и более, у больного может возникнуть подобие «синдрома включения» (см. тему. СИНДРОМ ДЛИТЕЛЬНОГО СДАВЛЕНИЯ), и все проведенное ранее лечение может оказаться неэффективным.
Исходя из этого, подход к наложению жгутов должен быть дифференцированным: их использование оправдано на этапе доврачебной помощи, но не в условиях стационара.
Лечение данной патологии необходимо проводить под постоянным контролем ЦВД и почасового диуреза. После выведения больного из критического состояния показано проведение коррекции КЩС и уровня электролитов, особенно калия, потеря которого неизбежна при любых гипоксических состояниях