Тазовая лимфаденопатия что это такое
Лимфаденопатия
Лимфаденопатия – это патологическое состояние, характеризующееся увеличением лимфатических узлов и являющееся одним из ведущих симптомов многих заболеваний.
Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
Лимфатические узлы представляют собой периферические органы лимфатической системы. Они играют роль своеобразного биологического фильтра, очищающего лимфу, поступающую в них от конечностей и внутренних органов. В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы, т. е. те, что расположены поверхностно.
Причины
К развитию лимфаденопатии приводят инфекционные заболевания:
- бактериальные [чума, туляремия, сифилис, доброкачественный лимфоретикулез (болезнь кошачьих царапин), пиогенные бактериальные инфекции];
- грибковые (кокцидиомикоз, гистоплазмоз);
- микобактериальные (лепра, туберкулез);
- хламидийные (лимфогранулема венерическая);
- вирусные (ВИЧ, гепатит, корь, цитомегаловирус, вирус Эпштейна – Барр);
- паразитарные (филяриатозы, трипаносомозы, токсоплазмоз).
К развитию лимфаденопатии может привести терапия некоторыми лекарственными препаратами, среди которых цефалоспорины, препараты золота, сульфаниламиды, Каптоприл, Атенолол, Аллопуринол, Карбамазепин, Фенитоин, Пенициллин, Гидралазин, Хинидин, Пириметамин.
Наиболее часто выраженная лимфаденопатия наблюдается на фоне следующих заболеваний:
Увеличение лимфатических узлов в правой надключичной области нередко связано со злокачественным процессом в пищеводе, легких, средостении.
К шейной лимфаденопатии нередко приводят инфекции ротоглотки. Обычно это состояние развивается у детей и подростков на фоне детских инфекционных заболеваний и связано с функциональной незрелостью иммунной системы, которая не всегда адекватно реагирует на инфекционные раздражители. Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
К возникновению подмышечной лимфаденопатии приводят:
В зависимости от количества вовлеченных в патологический процесс лимфатических узлов выделяют следующие виды лимфаденопатии:
- локализованная – увеличение одного лимфатического узла;
- регионарная – увеличение нескольких лимфоузлов, располагающихся в одной-двух смежных анатомических областях, например, подмышечная лимфаденопатия;
- генерализованная – увеличенные лимфоузлы локализуются в нескольких несмежных анатомических областях, например, паховая и шейная аденопатия.
Локализованные лимфаденопатии встречаются значительно чаще (в 75% случаев), чем регионарные или генерализованные. Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
В зависимости от этиологического фактора лимфаденопатия бывает:
- первичная – вызывается первичными опухолевыми поражениями лимфатических узлов;
- вторичная – инфекционная, медикаментозная, метастатическая (вторичный опухолевый процесс).
В свою очередь, инфекционная лимфаденопатия подразделяется на специфическую (обусловлена туберкулезом, сифилисом и другими специфическими инфекциями) и не специфическую.
К развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
По длительности клинического течения выделяют лимфаденопатию острую и хроническую.
Признаки лимфаденопатии
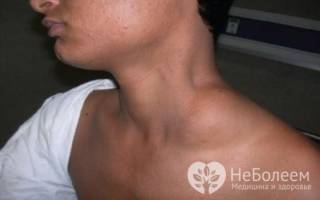
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.
Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Диагностика
Поскольку лимфаденопатия является не самостоятельной патологией, а всего лишь симптомом интоксикации при многих заболеваниях, ее диагностика направлена на выявление причин, повлекших увеличение лимфатических узлов. Обследование начинается с тщательного сбора анамнеза, что во многих случаях позволяет поставить предварительный диагноз:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
При локализованной или регионарной лимфаденопатии проводят исследование области, от которой происходит отток лимфы через пораженные лимфоузлы, на предмет наличия опухолей, кожных поражений, воспалительных заболеваний. Исследуют и другие группы лимфатических узлов с целью выявления возможной генерализованной лимфаденопатии.
В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы.
При локализованной лимфаденопатии анатомическая локализация увеличенных лимфатических узлов позволяет значительно сузить количество предполагаемых патологий. Например, к развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
Увеличение лимфатических узлов в правой надключичной области нередко связано со злокачественным процессом в пищеводе, легких, средостении. Левая надключичная лимфаденопатия сигнализирует о возможном поражении желчного пузыря, желудка, простаты, поджелудочной железы, почек, яичников, семенных пузырьков. Патологический процесс в брюшной или тазовой полости может привести к увеличению параумбиликальных лимфатических узлов.
Клиническое обследование пациентов с генерализованной лимфаденопатией должно быть направлено на поиск системного заболевания. Ценными диагностическими находками является обнаружение воспаления суставов, слизистых оболочек, спленомегалии, гепатомегалии, разных видов сыпи.
С целью выявления причины, приведшей к лимфаденопатии, по показаниям проводят разные виды лабораторных и инструментальных исследований. В схему стандартного обследования обычно включаются:
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
Лечение лимфаденопатии
Лечение лимфаденопатии заключается в устранении основного заболевания. Так, если увеличение лимфоузлов связано с бактериальной инфекцией, показан курс антибактериальной терапии, лечение лимфаденопатии туберкулезной этиологии проводится по специальной схеме ДОТС+, лечение лимфаденопатии, вызванной онкологическим заболеванием, состоит в противоопухолевой терапии.
Профилактика
Профилактика лимфаденопатии направлена на предупреждение заболеваний и интоксикаций, способных спровоцировать увеличение лимфатических узлов.
Видео с YouTube по теме статьи:
Увеличение лимфоузлов в малом тазу: причины, диагностика, осложнения и профилактика
Лимфатическая система состоит из трех компонентов: лимфоидной ткани, сети сосудов и циркулирующей по ним жидкости. Первый элемент рассредоточен по всему организму, находится в каждой анатомической области в виде узловатых скоплений. Они могут располагаться под кожей или залегать более глубоко, между слоями мышц. Увеличение в размерах лимфоидной ткани в паху сигнализирует о развитии серьезных патологических состояний. Подобное явление может быть симптомом лимфаденопатии малого таза при онкологии или признаком воспаления органов мочеполовой системы.
Основные причины увеличения тазовых лимфоузлов
Описанные выше заболевания – не единственные факторы провокаторы болезни. Лимфаденопатия способна развиться после:
- венерических инфекций;
- заражения стрептококками, стафилококками, синегнойной или кишечной палочкой, вирусом герпеса вирусом папилломы человека, грибками;
- повреждения кожных покровов, сопровождающегося гнойно-воспалительной реакцией (фурункулез);
- травмы паха;
- оперативного вмешательства;
- переохлаждения;
- системных заболеваний, угнетающих иммунитет: краснухи, сахарного диабета, ВИЧ.
Выяснить точные причины увеличения лимфоузлов в малом тазу можно только после проведения соответствующих исследований.
Классификация и характерные признаки
В большинстве случаев лимфаденопатия является маркером других смежных заболеваний, поэтому проявляться она может по-разному. Многое зависит и оттого, где локализуется патологический процесс, в какой форме он развивается. Эти критерии положены в основу систематизации заболевания.
В зависимости от характера проявления медики выделяют три варианта течения:
При развитии локальной формы воспаляется и увеличивается в размерах только один узел. Чаще всего это случается при восходящем воспалительном процессе, развивающемся в малом тазу.
Генерализованная лимфаденопатия считается самой сложной и опасной. При ней наблюдается поражение сразу нескольких элементов, расположенных в непересекающихся зонах (в данном случае в паху и в надключичной области). Подобные отклонения формируются по причине аллергической реакции, аутоиммунных патологий, острой инфекции. Если основным фактором провокатором является хроническая патология, диагностируется персистирующая генерализованная лимфаденопатия.
Реактивная форма – ответ организма на заболевания инфекционной природы.
Распознать лимфаденопатию по внешним проявлениям несложно. В тазе лимфатические узлы располагаются вдоль кровеносных сосудов:
- Одна группа локализуется по ходу наружной и общей подвздошной артерии.
- Вторая на боковой стенке тазовой полости.
- Третья вдоль артерии, питающей часть задней стенки прямой кишки.
При развитии воспаления они увеличиваются в размерах. Обнаружить это явление можно, прощупывая область паха в промежутке между ногой и правой (левой) лобковой частью тела. Размеры лимфатических узлов у здорового человека не превышают одного сантиметра. У больного они становятся больше в несколько раз. Кожа поверх уплотнения краснеет. Когда воспалительный процесс запущен, любое прикосновение к нему вызывает резкую боль, которая усиливается при ходьбе и выполнении физических упражнений.
Кроме этого, при острой лимфаденопатии наблюдается повышение температуры тела до 37,5 градусов. Она держится постоянно и плохо сбивается лекарственными средствами. По ночам усиливается потливость. Больной быстро худеет. У него увеличивается в размерах печень и селезенка. Один за другим идут рецидивы заболеваний верхних дыхательных путей. Хроническая лимфаденопатия вызывает упадок сил, потерю аппетита, постоянную головную боль.
Если лимфатический узел уплотнился, увеличился в размерах, стал твердым и неподвижным и неболезненным, это может быть признаком наличия злокачественного образования.
Диагностика
При обнаружении симптомов лимфаденопатии органов малого таза необходимо обращаться к семейному доктору, к терапевту или к гинекологу (женщинам), к урологу (мужчинам). На первом осмотре врач соберет анамнез, произведет пальпацию патологического участка, обязательно возьмет мазки на изучение микрофлоры мочеполовой системы, а потом выпишет направление на другие лабораторные и инструментальные методы обследования.
Важно на данном этапе выяснить причины недомогания и исключить возможность развития тазовой лимфаденопатии при раке матки у женщин и при раке простаты у мужчин. Для этого проводится:
- забор крови на биохимию;
- бакпосев крови;
- цитология и гистология;
- взятие пункции из воспаленного узла;
- УЗИ органов мочеполовой системы;
- рентген;
- МРТ органов малого таза.
У мужчин под симптом воспаленного лимфатического узла способна маскироваться паховая грыжа. Врач должен не упустить этот момент. При длительном воспалении нескольких групп лимфатических узлов, приводящем к срастанию отдельных элементов в конгломераты, необходимо исключить ВИЧ-инфекцию, лимфому, аутоиммунные заболевания и наличие метастаз.
Методы терапии
Лечится воспаление лимфатических узлов двумя способами: консервативным и хирургическим. Применение первого вида становится оправданным, когда причиной недомогания являются инфекционные болезни, венерические заболевания, послеоперационные осложнения. В этом случае больным назначается:
- прием антибиотиков, противогрибковых средств;
- наружное использование антисептических кремов и мазей.
Для излечения необходим полный покой и иммунотерапия.
Если гиперплазированные подвздошные лимфоузлы загноились, осуществляется хирургическая операция. Пораженный элемент вскрывается, дренируется. Место чистится антисептическими растворами. После проводится курс антибактериальной терапии. Для закрепления лечебного эффекта пациент направляется на электрофорез, ультразвук.
Когда лимфатические узлы увеличиваются в размерах по причине распространения метастаз злокачественной опухоли, производится одновременное лечение первичного образования и вторичных опухолевых процессов. Для этих целей могут быть использованы разные тактики: хирургическое удаление, лучевая терапия, химиотерапия. Выбор способа лечения зависит от локализации ракового очага, его формы, степени агрессивности роста.
Если выбирается хирургия, удалению подлежат лимфатические узлы, ближе всего расположенные к первичному образованию. Этот метод оправдан, когда описываемые элементы поражены единичными метастазами. При множественном поражении применяется химиотерапия.
Возможные осложнения и последствия
При отсутствии адекватного лечения микробы из очага воспаления могут попасть вместе с лимфатическим током в кровеносную систему и вызывать остеомиелит, менингит, сепсис. При гнойной лимфаденопатии нередко образуются свищи и очаги абсцесса. Заболевание еще опасно тем, что может произойти заражение крови. В 50% случаях оно заканчивается летальным исходом.
Часто осложнения развиваются вследствие неправильных действий, предпринятых со стороны больных людей. Многие стараются греть воспаленный узел. В этом случае инфекция стремительно распространяется на здоровые области и ситуация значительно ухудшается. Другие пытаются самостоятельно вскрывать воспаленные шишки. Неправильные действия приводят к формированию опасных абсцессов. Нельзя для лечения лимфаденопатии применять средства народной медицины: упущенное время усугубляет общее состояние и способствует переходу острой фазы в хроническую форму. Она крайне трудно поддается терапии.
Профилактические меры
Предотвратить воспаление лимфатических узлов, расположенных в малом тазе можно, если придерживаться определенных правил:
- постоянно закалять организм;
- повышать иммунитет;
- заниматься спортом;
- практиковать защищенный секс;
- своевременно обрабатывать любые кровоточащие ранки;
- следить за гигиеной тела.
Заметив первые симптомы уплотнения лимфатических узлов, необходимо сразу обращаться за медицинской помощью.